EXECUTIVE SUMMARY
医学研究所の画期的なレポート、To Err Is Human (2000) と Crossing the Quality Chasm (2001) により、米国の病院における医療過誤の蔓延が明らかになって以来、病院医療の質の測定と改善に多大な取り組みが行われています1。 病院間の質を比較するための品質指標やリスク調整メカニズムの開発、高業績の病院における業務や文化の調査において、多くの進展が見られました。 しかし、病院が時間とともにどの程度改善(または悪化)しているのか、また、どのように改善を達成し維持しているのか、といった病院のパフォーマンスのダイナミクスについてはほとんど知られていない。 この研究では、こうした傾向や変革の戦略を検証しています。
ケアサイエンス社のユージン・クローチとマイケル・デュアンが主導した定量分析は、関連レポート『Hospital Performance Improvement』で紹介されています。 これは、ミスの削減、技術の改善、エビデンスに基づくプロトコルの遵守、その他の戦略を通じて、病院が人々の命を守る能力を高めてきたことを示すものと思われます2。 死亡率の向上は、合併症のコーディングがより慎重になったことや、自宅やホスピスで死亡する可能性のある病状の患者を退院させたことも一因であると思われます。
質の「トップインプルーバー」になるために必要なこと: ケーススタディ分析概要
トップインプルーバー(2002~2004年に複合質指標で顕著かつ着実な改善を示した)の4病院の主要情報提供者へのインタビューに基づいて、変化をもたらす要因に共通の時間的、最終的には周期的な順序があることがわかりました(図ES-1)。3
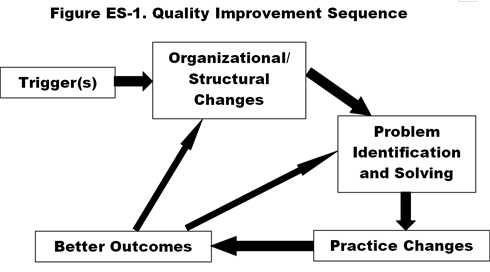
- 病院が質の向上を重視し始めるか更新するかの「目覚まし」としてのきっかけとなり、文化の変化の始まりを示して、次につながるもの。
- 品質関連の協議会や委員会の設立、看護師やその他のスタッフへの権限委譲、新しいテクノロジーやインフラへの投資など、組織や構造の変化により、 …
- 問題領域の特定と研究、根本原因の分析、行動計画の策定、チーム リーダーの責任追及を行う標準化、体系化、多職種チーム方式による新しい問題解決プロセス、結果として、 …
- エビデンスに基づく方針と手順、クリニカルパスとガイドライン、エラー削減ソフトウェア、患者フロー管理技術などの新しいプロトコルと実践が、. .
- プロセスおよび医療関連測定における結果の改善(例:,
- プロセスおよび医療関連指標(患者の流れ、エラー、合併症、死亡率など)、満足度、労働環境、および入院期間の短縮や市場シェアの拡大といった「最終的な」指標における成果の向上をもたらしました。 このような良い結果を経験することは、病院スタッフの努力を拡大するモチベーションとなり、上記の一連の流れを自立的なサイクルに変えることになったのです。 すなわち、成果の向上が、変革へのさらなる原動力となり、変革を加速し、「変革の文化」が施設の他の部分にまで広 がることになったのである。 この一連の流れは、質の高い文化の確立、成長、強化を反映しているのです。
を確立したこと。 .
「きっかけ」となった状況や出来事
4つの病院はすべて、品質を新たに重視する動機となったネガティブまたはポジティブなきっかけとなる出来事を、次のように挙げています。
- 悲劇的な結果をもたらした一連の医療過誤がメディアで報道されたこと
- 患者サービスや品質に強い関心を持つ新しい CEO が就任したこと
- 特定の疾患における入院期間や再入院が明らかに増加したこと
- 特定のサービスにおける市場シェアの著しい損失が職員や患者の不満につながったこと
4つの病院はすべて、品質を新たに重視するきっかけとなったネガティブまたはポジティブな出来事を挙げています。
いくつかの病院が、支払いに関する変更 (例,
調査後の期間(2002~2004年)において、支払いに関する変更(例:成果報酬型インセンティブ、診療報酬の調整)および品質改善組織(QIOs)からの支援が品質改善のインセンティブとなったことを述べている病院がいくつかありました。
組織的・構造的な変化
きっかけとなった出来事の後、病院は「質の文化」を反映し育むような組織的変化を起こしました。 また、パフォーマンスを監視し、欠陥を特定し、解決策を考案し、テストし、実施するための構造とプロセスも構築しました。 組織的な変更には以下が含まれる。
- 品質向上の取り組みを監視し、確実に成功させる責任を負う評議会、委員会、または委員会の創設または再活性化、/li>
- 品質向上およびパフォーマンス部門の役割を高め、彼らに十分なリソースを供給 (1 回限りの資本支出を超えて品質活動に対する予算を増やすことも含む) する。
- 職員が懸念を表明し、欠陥を特定し、現状に挑戦することを奨励する方針を導入すること。たとえば、看護師の権限強化プログラム (看護師に大きな自主性を与えるとともに)、匿名報告システム、CEO「オープンドア」方針、懸念事項に関する職員全体の公開討論など。
- 患者ケアを提供したり欠陥に取り組むための集学的チームを創設し、最善の解決法を考案、テスト、実装でき、成功に対して責任がある職員で構成させること。
- 入院患者のケア調整と医師サービスへのアクセスを改善するために、ホスピタリストおよび集中治療専門医プログラムを確立または拡大する。
- 欠陥に対処するためのプロトコル開発を主導し、新しい実践や手順について同僚を奨励・教育する医師および看護師のチャンピオンを育成する。
- 欠陥を特定し、ケア、健康アウトカム、および患者満足度を改善する機会として、公開パフォーマンス レポートを使用する (医療機関認定合同委員会のコア メジャーは一様に非常に価値があると見なされました)。
- 品質関連の目標を厳密に監視および設定する理事会および親組織の医療機関に報告する。g.,
プロトコルおよび実践の変更
構造および組織の変更により、問題解決のための標準化された体系的なプロセスが確立されたため、病院は主要な実践の変更をテストし、実施することができたのです。 その例を以下に挙げます。
- 特定の条件または手順に関する臨床ガイドライン、プロトコル、または「ケアマップ」
- 短期および長期目標を伴う部門固有の品質計画
- エラー削減、手洗い、および感染防止に関する臨床スタッフ向けの教育およびトレーニング教材の改善
- 臨床ガイドライン、プロトコル、または「ケアマップ」。
- 患者拘束の必要性を減らすための戦略、
- 転倒防止に関する患者向けの教育資料、
- 投薬ミスを減らしデータ収集を改善する情報技術。
- プロセス/オペレーション:検査結果の迅速な受領、患者の流れの迅速化、より簡単で効率的なデータ共有と記録、投薬ミスの減少。
- 健康関連:死亡率、血液感染、肺炎、合併症、再入院、患者の転倒、拘束具の使用または必要性の減少
- 職場環境と評判:患者満足度とスタッフ満足度/士気の向上、コミュニティでの地位向上、質を高めるためのより大きな能力、
- スタッフと医師、
- ボトムライン:入院あたりのコストと特定の条件での入院期間の減少、入院やマーケットシェアの増加などです。
- 医師や看護師による文化や特定のプロトコルの変化への抵抗
- 品質関連の投資を行ったり維持するための限られたリソース
- 過去の改善への満足感
- 短期的で達成可能な目標を設定し、それに到達した成功 (および関係者) を祝うこと
- 問題の特定と問題解決にスタッフを関与させ、全員の経験を尊重し、全員の参加を期待すると同時に奨励すること
- 仲間を励まし「連れてくる」熱心なリーダーやチャンピオンを育てる。
- 辛抱強く、しかし絶え間なく、変化には時間がかかることを認識し、質の向上を「最重要課題」として継続させる。
- standardize reporting requirements;
- ensure accuracy and clarity of public reporting;
- educate consumers in interpreting information and using it appropriately;
- supporting pay-for-performance (P4P) programs that use “carrots” (rewards)
rather than “sticks” (penalties); - offer incentives such as tax credits to providers who participate in P4P programs; and
- continue to document and publicize quality issues.
- Series of publicized cases re: tragic medical errors and poor judgment
- Creation of board-level commission
- Additional staff and responsibilites for Quality Improvement (QI) dept., VP position overseeing QI
- Replacement of two physician chairmen
- New division chief of quality position established in dept. of medicine; QI “champion”
- Critical Care Coordination Committee established
- Focus on new JACHO Core Measures
- Patient care redesign; more training for aides
- Multidisciplinary leadership teams
- Best practices group established
- Clinical guidelines and “care maps” for heart failure, acute myocardial infarction (AMI), and pneumonia (JCAHO Core Measures), stroke protocols
- New policies re: bringing equipment into operating rooms
- New complaint system with anonymous hotline, zero tolerance for bad behavior
- Departmental quality plans with specific goals
- Sharing of best practices among health system hospitals
- Continuous Quality Improvement (CQI) training of staff
- Reduced deep vein thrombosis (blood clots)
- Reduced infections and complications
- Reduced patient mortality rates
- Improvement in JCAHO Core Measures
- Reduced readmissions, lengths of stay
- Healthy, robust Ob/Gyn program
- Recognition of increases in lengths of stay & readmissions for some conditions
- New awareness of hospitalist model, multidisciplinary care strategies
- Establishment of hospitalist and intensivist services, multidisciplinary patient care
- Reinvention of Critical Care Committee to address development of new care protocols
- Using Good Samaritan as a testing site before implementing strategies across the Legacy Health System
- Standardized process for implementing new protocols: design, implement, evaluate, broad roll-out
- Preprinted orders for heart failure, AMI, and pneumonia
- Automated pharmacy orders
- Empowerment of bedside nurses
- New protocols for hypoglycemia, infection, etc. based on JCAHO Core Measures
- Implementation of new technologies for medication dispensing, paperless hospital
- Dramatic decrease in pneumonia and blood stream infections; subsequent cost savings
- Decreased lengths of stay and/or mortality for some populations
- Cost per hospitalization decreased under hospitalist service
- New CEO with strong commitment to QI
- Acquisition by for-profit health system
- IOM report on medical errors
- Additional staff for QI department, with expertise in evidence-based medicine
- Sharing of best practices with other hospitals in health system, and in region/state through state QIO
- Open door policy by CEO (facilitates activity of Quality Steering Council)
- Performance Improvement Teams
- Acquisition of new imaging and diagnostic equipment
- Physical plant improvements
- Development of clinical pathways
- Improved educational materials for patients
- Reader-friendly guide for reducing risk of falls
- Education to clinical staff on safety measures, error reduction, infection prevention
- Testing of alternatives to patient restraints
- Software for e-mail medication orders
- Reduction in medication errors re: transcription of orders
- Reduction in falls
- Reduction in use of patient restraints
- New CEO with strong commitment to QI and health information technology
- Loss of staff and market share due to outdated practices
- Establishment of Patient Safety Committee and Quality Council
- Empowerment of bedside nurses
- Expansion of hospitalist service
- Implementing new protocols based on JCAHO Core Measures
- “One call” program by nurses for doctors
- Creation of a JCAHO-certified stroke program and center, certified neurosurgery center, and new family care center
- DRG (diagnosis-related group) assurance program to improve coding
- Automated pharmacy dispensing
- 20% increase in admissions between 2004 and 2005
- Significant increases in patient satisfaction ratings
- Scored 99.6% on Georgia Hospital Association quality and accountability index
改善された成果
実践の変化は、患者や施設自体の成果を向上させることにつながったようです。
これらのポジティブな結果は、スタッフや病院のリーダーたちの努力を強化する動機となり、このようにして品質向上プロセスが強化されました。
課題と教訓
これらの病院が学んだように、変化は簡単に起こるものではありません。 さらに、変化が起きてから意味のある結果が出るまでの時間は、変化の性質やスタッフによる受け入れや採用の割合によって、各病院でかなり差がありました。
。
4つの病院の経験から、質の高い文化を確立しようとしている他の病院を助けることができる教訓として、以下のものが挙げられます。
。
どのように公共政策が役立つのか?
4病院の代表者は、質向上の取り組みを促進する上で、公共政策が果たしうる役割として、次のようなことを提案しました。
Table ES- 1 summarizes this improvement process at the four case study hospitals.
Table ES-1. Summary of Case Study Sites and Their Improvement Processes |
||||
| Organization/ Setting | Trigger | Organizational/ Structural Changes | Examples of Practice Changes (processes, procedures) | Results (examples) |
|
Beth Israel Medical Center, New York, N.Y. Very large, 1,080-bed teaching hospital in urban setting, part of a five-hospital not-for-profit system |
|
|
|
|
|
Legacy Good Samaritan Hospital, Portland, Ore. Large 539-bed hospital in an urban setting, part of a six-hospital system |
|
|
|
|
|
Rankin Medical Center, Brandon, Miss. Small 90 (active acute care) bed community hospital serving rural and suburban counties, part of a 65-hospital for-profit system |
|
|
|
|
|
St. Mary’s Health Care System, Athens, Ga. Small 165-bed suburban hospital, part of 33-hospital Catholic Hospital system |
|
|
|
|
1Institute of Medicine, Committee on Quality of Health Care in America, To Err Is Human: Building a Safer Health System (Washington, D.C.: National Academies Press, 2000); and Crossing the Quality Chasm: A New Health System for the 21st Century (Washington, D.C.: National Academies Press, 2001).
2E. Kroch, M. Duan, S. Silow-Carroll, and J. Meyer, Hospital Performance Improvement:
2E. Kroch, M. Duan, S. Silow-Carroll, J. Meyer, Hospital Performance Improvement: Trends in Quality and Efficiency (New York: The Commonwealth Fund, Apr. 2007); available at http://www.commonwealthfund.org/publications/publications_show.htm?doc_id=471264.3 質と効率の両方の傾向に注目する付属レポートとは異なり、このレポートで紹介した事例病院は、品質指標の改善に基づいて選ばれていますが、調査期間に効率の低下を示した病院は除いています。
4全米入院医協会では、病院医とは「主に入院患者の医療全般を専門としている医師である」と定義しています。 その活動には、患者ケア、教育、研究、病院ケアに関連するリーダーシップが含まれます。 集中治療専門医は
通常、集中治療室で重症患者のケアを専門に行う病院勤務医です
。