Pacientes diabéticos com controle pobre estão em risco de numerosas complicações orais, tais como doença periodontal, disfunção da glândula salivar, infecção, neuropatia e má cicatrização.
Diabetes mellitus (diabetes) é uma doença crônica comum de carboidratos anormais, gordura e metabolismo de proteínas que afeta cerca de 20 milhões de pessoas nos Estados Unidos, das quais cerca de um terço não são diagnosticadas. Existem duas formas principais reconhecidas, a do tipo 1 e a do tipo 2. Ambos são caracterizados por níveis inadequadamente altos de açúcar no sangue (hiperglicemia). Na diabetes tipo 1 o paciente não pode produzir a insulina hormonal, enquanto na diabetes tipo 2 o paciente produz insulina, mas esta não é usada adequadamente. Estima-se que 90% dos pacientes diabéticos sofrem de doença do tipo 2. As causas da diabetes são múltiplas e tanto fatores genéticos como ambientais contribuem para o seu desenvolvimento. A predisposição genética para a diabetes tipo 2 é muito forte e sabe-se que numerosos fatores ambientais, como dieta, falta de exercício e excesso de peso, também aumentam o risco de diabetes. A diabetes é uma doença perigosa que afecta todo o corpo e os doentes diabéticos correm um risco acrescido de doença cardíaca, hipertensão, acidente vascular cerebral, insuficiência renal, cegueira, neuropatia e infecção, quando comparados com os doentes não diabéticos. Pacientes diabéticos também têm problemas de cicatrização quando comparados com indivíduos saudáveis. Isso se deve em parte à disfunção de certos glóbulos brancos que combatem infecções.
O teste mais comum usado para diagnosticar diabetes é a glicemia em jejum. Este teste mede os níveis de glicose em um momento específico no tempo (normal é 80-110 mg/dl). No manejo da diabetes, o objetivo é normalizar os níveis de glicose no sangue. É geralmente aceito que, ao manter os níveis normalizados de glicose no sangue, pode-se retardar ou mesmo prevenir algumas das complicações associadas ao diabetes. As medidas para controlar o diabetes incluem modificação comportamental (dieta adequada, exercícios físicos) e terapias medicamentosas (hipoglicemia oral, reposição insulínica). A escolha da terapia prescrita leva em consideração o tipo e a gravidade da doença presente e a adesão do paciente. O médico pode solicitar ao paciente que mantenha um registo das suas medições diárias de glicemia, num esforço para melhor avaliar o sucesso terapêutico. Outro exame comumente obtido é a hemoglobina A1c (HbA1c), que é um marcador substituto usado para avaliar os níveis de glicose no sangue durante um período prolongado (2-3 meses). Esse teste fornece ao médico um bom quadro dos níveis de glicose do paciente ao longo do tempo.
Mudanças orais associadas ao diabetes Mellitus
Pacientes diabéticos com controle pobre estão em risco de numerosas complicações orais, como doença periodontal, disfunção da glândula salivar, infecção, neuropatia e cicatrização deficiente. Nenhuma dessas complicações é exclusiva da diabetes. No entanto, a sua presença pode servir como uma pista precoce para a possível presença de diabetes, levando o dentista a realizar ou solicitar mais testes.
Periodontal Disease. A doença periodontal é um problema dentário comumente observado em pacientes com diabetes. É semelhante à doença periodontal encontrada entre os pacientes não diabéticos. No entanto, como consequência da imunidade prejudicada e da cicatrização associada à diabetes, ela pode ser mais grave e progredir mais rapidamente (ver à direita). O potencial para estas alterações aponta para a necessidade de avaliação e tratamento profissional periódico.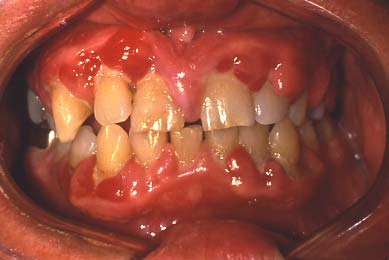
Disfunção Glandular Salivar. Várias alterações nas glândulas salivares podem ocorrer em associação com a diabetes. A preocupação mais comumente observada é a boca seca (ver FOLHA DE INFORMAÇÕES PATIENTES – Boca Seca), mas outros achados podem incluir aumento da glândula, e um aumento do risco de desenvolvimento de pedras no ducto salivar e infecção da glândula.
Infecções. A diabetes mal controlada pode levar a uma variedade de infecções nos tecidos. A mais comumente encontrada é uma infecção por levedura (Candida) e a presença de boca seca aumenta ainda mais o risco da pessoa (ver FICHA DE INFORMAÇÕES PATIENTES – Infecções por Levedura Oral). Tipicamente, as áreas afectadas parecem mais avermelhadas do que o tecido circundante e os locais normalmente afectados incluem a língua, palato, bochechas, gengivas, ou cantos da boca (ver à direita). Há dados contraditórios em relação ao risco de cárie no paciente diabético, mas aqueles que têm a boca seca estão claramente em risco aumentado de desenvolver cáries.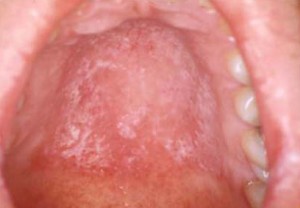
Considerações Especiais para Pacientes com Diabetes que Necessitam de Cuidados Dentários
Você deve consultar seu dentista regularmente. Pacientes diabéticos sob bom controle médico são geralmente elegíveis e capazes de tolerar todo e qualquer tipo de cuidados dentários. Uma das complicações comuns que o seu dentista quer evitar é a hipoglicemia (baixo nível de açúcar no sangue) (ver Caixa).
Você deve sempre:
- Coma a sua refeição normal antes da sua consulta.
- Leve todos os seus medicamentos dentro do horário.
- Brugar o seu glucómetro consigo à sua consulta dentária.
- Seguir quaisquer instruções pós-operatórias que o seu dentista lhe der e tomar quaisquer receitas como indicado.
- Informe o seu dentista e marque novamente a sua consulta se não se sentir bem, e verifique com o seu médico se necessário.
p>Quando for ao dentista, informe-o sempre de quaisquer alterações relativamente aos seus medicamentos ou complicações relacionadas com a doença.
P> Deve esperar que o seu dentista o informe sobre a forma como controla a sua glicemia e o seu estado actual (por exemplo, HbA1c mais recente, perfil da medicação). Para a maioria dos procedimentos dentários de rotina (por exemplo, exames, preenchimentos simples, limpezas de rotina), não são necessárias alterações especiais na prestação de cuidados dentários. No entanto, procedimentos mais envolvidos, tais como cirurgia extensiva ou tratamento de infecções graves, podem interferir com o seu tratamento normal da diabetes. Para tais casos, o seu dentista irá trabalhar com o seu médico para assegurar a abordagem mais apropriada aos cuidados a serem prestados. Por exemplo, se você precisar de um procedimento cirúrgico que interfira temporariamente na sua capacidade de comer, podem ser prescritas modificações especiais em relação à sua nutrição e dosagem de medicamentos. Finalmente, se você notar qualquer mudança incomum em sua boca (por exemplo, inchaço, dor, áreas vermelhas) você deve consultar o seu dentista o mais rápido possível. Estas alterações podem indicar a presença de uma infecção que pode comprometer o seu controlo normal do açúcar no sangue e levar a um agravamento da sua capacidade de combater a infecção. Como resultado, a sua infecção pode tornar-se mais difícil de tratar.
Hipoglicémia. A hipoglicemia ou “choque insulínico” é uma preocupação comum no tratamento da DM. Normalmente desenvolve-se quando um paciente diabético toma a sua dose normal de insulina sem comer normalmente. Como resultado, a insulina administrada pode empurrar o açúcar no sangue para níveis potencialmente baixos e perigosos. Inicialmente o paciente pode sentir, suor, nervosismo, fome e fraqueza. Se o paciente hipoglicémico não receber prontamente açúcar (açúcar, cola, cobertura de bolo), pode perder a consciência e até entrar em coma. Perguntas e Respostas sobre Diabetes e Sua Boca Q: Se eu tiver diabetes, vou desenvolver as complicações orais que foram mencionadas? R: Depende. Existe uma relação bilateral entre a sua saúde oral e a forma como o seu açúcar no sangue é controlado (controlo glicémico). O mau controlo do seu açúcar no sangue aumenta o seu risco de desenvolver a multiplicidade de complicações associadas à diabetes, incluindo complicações orais. Por outro lado, a saúde oral deficiente interfere com a estabilização adequada da glicose. De facto, pesquisas recentes demonstraram que os pacientes diabéticos que melhoram a sua saúde oral experimentam uma modesta melhoria nos seus níveis de açúcar no sangue. Em essência, “Bocas saudáveis significam corpos saudáveis”. P: Quais são as complicações da terapia da diabetes que podem impactar a minha saúde oral? R: Uma das complicações urgentes mais preocupantes associadas ao controle do diabetes é a hipoglicemia ou choque insulínico descrito anteriormente. Além disso, muitos dos medicamentos prescritos para tratar diabetes e suas complicações, tais como hipertensão e doença cardíaca, podem induzir efeitos colaterais adversos que afetam a boca. Os efeitos colaterais comuns incluem boca seca, aberrações gustativas e feridas na boca. P: Eu tenho diabetes tipo 2. Os meus problemas dentários são diferentes daqueles experimentados por pessoas com diabetes tipo 1? R: Não. Todos os pacientes com diabetes correm um risco acrescido de desenvolver doenças dentárias. O que é diferente é que a doença do tipo 2 tende a progredir mais lentamente do que a doença do tipo 1. Assim, a maioria dos pacientes com diabetes tipo 2 são diagnosticados mais tarde na vida, um período em que é provável que já tenham problemas dentários existentes. Lembre-se, não há nenhuma doença dentária exclusiva da diabetes. A diabetes descontrolada ou mal controlada simplesmente compromete a capacidade do seu corpo de controlar a doença existente.
p>Q: E sobre diabetes e gravidez?
A: Há dois cenários a considerar aqui, pacientes grávidas que têm diabetes e pacientes grávidas que têm diabetes gestacional. A diabetes gestacional descreve a hiperglicemia descoberta durante a gravidez. Esta hiperglicemia corrige-se frequentemente após a gravidez, mas as mulheres que sofrem de diabetes gestacional são mais elevadas para desenvolver diabetes tipo 2 mais tarde na vida, quando comparadas com as mulheres que não sofrem de hiperglicemia durante a gravidez. Independentemente do tipo de diabetes que uma paciente grávida tem, seu médico irá monitorar de perto sua doença e sua resposta à terapia. O controle adequado da glicose é importante não só para a saúde da mãe, mas também para o seu filho em desenvolvimento.
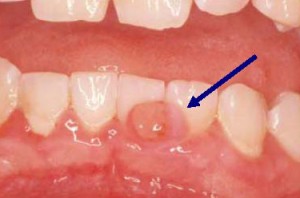
Da perspectiva dental, a gravidez leva a alterações hormonais que aumentam o risco da mãe desenvolver gengivite e lesões gengivais chamadas tumores da gravidez (ver à direita). Não é surpreendente que o controle glicêmico deficiente aumente ainda mais esse risco. Portanto, é imperativo que se você ficar grávida, você deve consultar imediatamente o seu dentista. Ele ou ela irá trabalhar com você para garantir que seu regime de autocuidado dentário seja maximizado para prevenir ou controlar sua doença dentária. Recursos adicionais sobre Diabetes e Saúde Oral Instituto Nacional de Pesquisa Dental e Craniofacial www.nidcr.nih.gov American Diabetes Association www.diabetes.org American Dental Association www.dental.org American Academy of Periodontology www.perio.org The Diabetes Monitor www.diabetesmonitor.com David Mendosa www.mendosa.com Diatribe www.diatribe.us A informação contida nesta monografia é somente para finalidades educacionais. Esta informação não é um substituto para o conselho médico profissional, diagnóstico, ou tratamento. Se você tem ou suspeita que você pode ter uma preocupação de saúde, consulte o seu profissional de saúde. Confiar em qualquer informação fornecida nesta monografia é apenas por sua conta e risco.
Additional Resources on Diabetes and Oral Health
- National Institute of Dental and Craniofacial Research
- American Diabetes Association
- American Dental Association
- American Academy of Periodontology
- The Diabetes Monitor
- David Mendosa
- Diatribe
Prepared by F Varon, R Geist and the AAOM Web Writing Group
Updated 31 December 2007
Japanese Translation – 日本語訳
The information contained in this monograph is for educational purposes only. This information is not a substitute for professional medical advice, diagnosis, or treatment. If you have or suspect you may have a health concern, consult your professional health care provider. Reliance on any information provided in this monograph is solely at your own risk.