US Pharm. 2016;41(12):HS16-HS19.
ABSTRACT: Marihuana oder Cannabis gilt gemeinhin als gutartige Substanz ohne unerwünschte Wirkungen; das Cannabinoid-Hyperemesis-Syndrom (CHS) ist jedoch eine Folge des chronischen Cannabiskonsums. Kliniker sollten bei Langzeitkonsumenten von Cannabis, die mit hartnäckiger Übelkeit und Erbrechen auftreten und deren Symptome durch ein Bad in heißem Wasser gelindert werden, einen starken Verdacht auf CHS hegen. Ein fehlendes Ansprechen auf Antiemetika sollte bei der Diagnose von CHS helfen. Die einzige Behandlung, die zu einer erfolgreichen Beendigung des CHS führt, ist die Abstinenz von Cannabis, obwohl Haloperidol als mögliche Behandlungsoption untersucht wird. Einem Patienten mit CHS sollte geraten werden, Cannabis zu meiden, da ein fortgesetzter Konsum weitere Symptome auslöst.
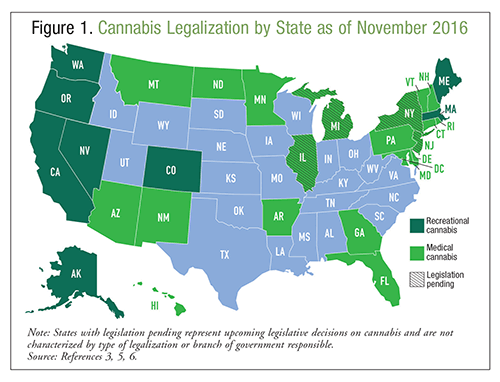
Marihuana oder Cannabis ist ein natürliches Produkt, das aus der Hanfpflanze Cannabis sativa gewonnen wird; es gilt gemeinhin als gutartige Substanz ohne unerwünschte Wirkungen.1 Cannabis kann geraucht, verdampft oder eingenommen werden, um sich zu berauschen oder einen therapeutischen Nutzen zu erzielen, und es wird seit Jahrhunderten für diese Zwecke verwendet. Laut der National Survey on Drug Use and Health von 2014 haben >22 Millionen Amerikaner im Vormonat Cannabis konsumiert, was diese Substanz zur am häufigsten konsumierten illegalen Droge macht.2 Es wird erwartet, dass der Cannabiskonsum in den Vereinigten Staaten aufgrund der zunehmenden Legalisierung weiter steigen wird.3 Laut der National Epidemiologic Survey on Alcohol and Related Conditions (Nationale epidemiologische Erhebung über Alkohol und verwandte Krankheiten) ist die Wahrscheinlichkeit, dass Bewohner von Bundesstaaten, die medizinisches Cannabis legalisiert haben, den Cannabiskonsum befürworten, doppelt so hoch wie bei Bewohnern von Bundesstaaten ohne Legalisierung.4 Derzeit kann Cannabis in 28 Bundesstaaten zu medizinischen Zwecken und in acht von ihnen auch zu Freizeitzwecken verwendet werden. Informationen über die Legalität von Cannabis in den USA zum Zeitpunkt der Erstellung dieses Berichts finden Sie in ABBILDUNG 1.3,5,6 Zusätzlich zur Legalisierung haben 21 Bundesstaaten und der District of Columbia den Besitz kleiner Mengen von Cannabis entkriminalisiert. Medizinische Notfälle im Zusammenhang mit Cannabiskonsum haben von 2009 bis 2011 um 29 % zugenommen; es ist nicht bekannt, ob dieser Anstieg auf die Potenz des Cannabis, die zunehmende Legalisierung oder andere Faktoren zurückzuführen ist.1
Der menschliche Körper verfügt über ein körpereigenes Cannabinoidsystem, das als Endocannabinoidsystem bekannt ist und Neurotransmitter (z. B. Anandamid) enthält, die Appetit, Schlaf, Schmerz, Emotionen und Bewegung regulieren.7,8 Cannabinoid bezieht sich auf jede Verbindung, die Cannabinoidrezeptoren im Körper beeinflusst. Zu den Rezeptoren, die therapeutischen Zwecken dienen, gehören die Cannabinoid-Typen 1 und 2 (CB1, CB2). CB1 findet sich in großen Mengen im Gehirn und in geringeren Mengen im Rückenmark und im peripheren Nervengewebe, während CB2 in großen Mengen im peripheren Gewebe und im Immunsystem zu finden ist.8
Cannabis enthält >100 Chemikalien, von denen Delta-9-Tetrahydrocannabinol (THC) die aktivste Verbindung ist. Da es an CB1 bindet, ist THC für die berauschende Wirkung von Cannabis verantwortlich.1 Zu den anderen in Cannabis enthaltenen Cannabinoiden gehören Cannabidiol und Cannabigerol, die nicht psychoaktiv sind. Aufgrund des breiten Spektrums an Aktivitäten, die das intrinsische System beeinflusst, haben viele Menschen Cannabinoide zur Berauschung und zu therapeutischen Zwecken eingesetzt.
Cannabinoid-Hyperemesis-Syndrom
Cannabis wurde zur Appetitförderung bei der Behandlung von HIV/AIDS-assoziierter Anorexie und Auszehrung sowie zur Linderung von durch Chemotherapie verursachter Übelkeit und Erbrechen eingesetzt. Obwohl Cannabis zur Behandlung von Übelkeit und Erbrechen eingesetzt werden kann, kann es auch ein paradoxes Syndrom von Übelkeit und Erbrechen verursachen, das als Cannabinoid-Hyperemesis-Syndrom (CHS) bekannt ist. CHS ist eine klinische Diagnose, die durch chronischen Cannabiskonsum gekennzeichnet ist.9 Ein einzigartiges Merkmal von CHS ist die zyklische Übelkeit und das Erbrechen, die auf eine antiemetische Standardtherapie nicht ansprechen können, aber auf zwanghaftes heißes Baden ansprechen.3,9 Der erste Fallbericht, der CHS dokumentiert (2004), beschrieb neun Patienten in Australien. Sie hatten vor der Erkrankung chronisch Cannabis konsumiert, und die Symptome umfassten Übelkeit und Erbrechen. Die meisten Patienten berichteten, dass sie in heißem Wasser badeten, um die Symptome zu lindern. Die Beendigung des Cannabiskonsums führte zum Abklingen der Krankheit, während Patienten, die weiterhin Cannabis konsumierten, weiterhin krank blieben.10 Seitdem wurden weitere Fallberichte und Serien veröffentlicht, in denen CHS weiter beschrieben wurde; es gibt jedoch keine randomisierten, kontrollierten Studien, in denen die Krankheit bewertet oder definiert wurde.
In Colorado haben sich die Raten von CHS seit 2009, als Cannabis dort legalisiert wurde, verdoppelt.3 Es ist jedoch wichtig zu beachten, dass CHS von Klinikern oft nicht erkannt wird, was zu einer umfangreichen und kostspieligen Behandlung der Patienten führen kann. Die Diagnose kann sich als schwierig erweisen, und CHS kann als eine Vielzahl anderer Erkrankungen, einschließlich des zyklischen Erbrechensyndroms (CVS), fehldiagnostiziert werden. Obwohl einige Patienten, die Marihuana konsumieren, ein CVS aufweisen, gibt es mehrere Unterscheidungsmerkmale zwischen CVS und CHS. Beim CVS gibt es in der Regel eine persönliche oder familiäre Vorgeschichte von Migräne, eine Vorgeschichte psychiatrischer Störungen und das Fehlen zwanghafter heißer Bäder.11 Patienten mit CHS melden sich häufig wegen ihrer Symptome in der Notaufnahme (ED). Ein Fallbericht von Soriano-Co und Kollegen zeigte, dass Patienten, bei denen CHS diagnostiziert wurde, häufiger einen Arzt aufsuchten, die Notaufnahme aufsuchten und im Krankenhaus behandelt wurden.12 Im Durchschnitt hatte ein Patient fünf Arztbesuche, sieben Besuche in der Notaufnahme und drei Krankenhausaufenthalte, bevor die Diagnose gestellt wurde, was darauf hindeutet, dass Patienten mit CHS in jeder Betreuungseinrichtung gesehen werden können.12 Eine weitere Komplikation bei der Diagnose ist der Konsum von synthetischen Cannabinoiden wie K2, auch bekannt als Spice, das in Urinuntersuchungen nicht nachgewiesen werden kann.13 CHS muss von anderen Erkrankungen, die Übelkeit und Erbrechen verursachen, unterschieden werden, und die Diagnose ist in der Regel eine Ausschlussdiagnose.
Pathophysiologie
Es gibt mehrere Hypothesen zur Pathophysiologie von CHS; aufgrund der Vielzahl aktiver Chemikalien in Cannabis und der Existenz verschiedener Wirkorte ist der endgültige pathophysiologische Prozess jedoch unbekannt. Darüber hinaus entwickeln nicht alle Cannabiskonsumenten ein CHS, was die Beschreibung des Syndroms weiter erschwert.
Bei niedrigen Dosen hat THC bekanntermaßen eine antiemetische Wirkung, doch bei starkem und chronischem Cannabiskonsum ist das Gegenteil der Fall. Es wurde vermutet, dass sich THC aufgrund seines großen Verteilungsvolumens mit der Zeit anreichert. THC kann die CB1-Rezeptoren im enterischen Nervensystem direkt aktivieren und die Magenmotilität verringern, was bei übermäßiger Aktivierung das Risiko von Übelkeit und Erbrechen erhöht.9 Es wird angenommen, dass synthetische Cannabinoide, die sowohl die Wirkung als auch die Struktur von THC nachahmen, aufgrund ihrer starken Agonistenwirkung eine Überstimulation des CB1-Rezeptors verursachen.14 Diese CB1-Rezeptoren befinden sich auch im Hypothalamus und können durch Beeinträchtigung der Thermoregulation Erbrechen auslösen, was zu einer möglichen Linderung der Symptome durch ein heißes Bad führt.9,11
Risikofaktoren, klinischer Verlauf und Diagnose
Der chronische Cannabiskonsum ist der Hauptrisikofaktor für die Entwicklung von CHS. Das Risiko eines Patienten, an CHS zu erkranken, steigt mit längerem Cannabiskonsum.9 Täglicher Cannabiskonsum scheint eher zu CHS zu führen als seltener Cannabiskonsum; allerdings kann jede Menge Cannabis zu CHS führen.15
CHS hat mehrere Phasen, die als präemetisch, hyperemetisch und erholsam klassifiziert wurden.9,16 Die präemetische Phase, die Monate bis Jahre dauern kann, ist durch Übelkeit, Angst vor Erbrechen und abdominale Beschwerden gekennzeichnet. Üblicherweise erhöhen Cannabiskonsumenten während der präemetischen Phase ihren Cannabiskonsum, um die Übelkeit zu lindern.11 Während der hyperemetischen Phase, die in der Regel 24 bis 48 Stunden dauert, kommt es häufig zu Übelkeit und Erbrechen, die schwerwiegend sind. Dies kann zu Gewichtsverlust und akuter Dehydrierung führen, was möglicherweise ein prärenales Versagen zur Folge hat.17,18 Die anhaltende Übelkeit und das Erbrechen können Elektrolytanomalien hervorrufen.
Um die Symptome zu lindern, beginnen die Patienten möglicherweise mit heißen Bädern, d. h. sie bleiben stundenlang in einer heißen Badewanne oder unter der Dusche.11 Dies ist ein selbst erlerntes Verhalten, das zwanghaft wird, sobald der Patient den Nutzen erkennt. Heiße Bäder können die Thermoregulation und die Verringerung des Blutflusses zum Magen unterstützen, indem sie eine periphere Vasodilatation und eine Umverteilung aus dem splanchnischen Kreislauf bewirken, was zu weniger Erbrechen führt.11 Leider können heiße Bäder das Risiko einer Dehydratation und eines akuten Nierenversagens erhöhen.17 Heiße Bäder sollten als pathognomonisches Merkmal betrachtet werden, da sie bei anderen Erkrankungen, die sich ansonsten ähnlich darstellen, nicht auftreten. Die Patienten brechen das heiße Bad in der Regel ab, wenn keine Symptome vorhanden sind, und nehmen es wieder auf, wenn Übelkeit und Erbrechen nach künftigem Cannabiskonsum wieder auftreten.
Viele Patienten suchen wegen ihrer Symptome während der hyperämischen Phase medizinische Hilfe auf. Infolgedessen unterziehen sich die Patienten unter Umständen umfangreichen negativen Untersuchungen auf verschiedene andere Erkrankungen, wie CVS, Pankreatitis und Gastroparese, die einige Symptome des CHS nachahmen können. Sobald die Übelkeit und das Erbrechen abklingen, in der Regel innerhalb von 48 Stunden, tritt der Patient in die Erholungsphase ein. Die Genesung kann Tage bis Monate dauern und steht im Zusammenhang mit der Beendigung des Cannabiskonsums. Nimmt der Patient wieder Cannabis zu sich, kehren die Symptome in der Regel zurück.11
Es ist wichtig, die Auswirkungen von CHS auf die anderen Krankheitszustände eines Patienten zu berücksichtigen. Es gibt Fallberichte von Patienten mit CHS, die neben Nierenversagen auch andere CHS-bedingte medizinische Probleme entwickelten. Gregoire und Kollegen beschrieben einen Patienten mit einer bipolaren Manie und Cannabiskonsum in der Vorgeschichte, der ein CHS entwickelte.19 Der Patient führte das hartnäckige Erbrechen auf Lithium zurück und setzte das Lithium ab, woraufhin eine manische Episode auftrat. Die Wiedereinnahme von Lithium im Krankenhaus löste kein weiteres Erbrechen aus, was darauf hindeutet, dass Cannabis die wahrscheinliche Ursache war.19
Es wurden Diagnosekriterien für CHS vorgeschlagen. Langfristiger Cannabiskonsum ist eine wesentliche Voraussetzung für die Diagnose. Wie lange es dauert, bis sich CHS entwickelt, ist unterschiedlich; die meisten Patienten stellen sich jedoch 1 bis 5 Jahre nach chronischem Cannabiskonsum vor. Wenn vor einem Jahr des chronischen Cannabiskonsums Symptome auftreten, die denen des CHS ähneln, sollte die Diagnose nicht ausgeschlossen werden. Zu den Hauptmerkmalen des CHS gehören schwere zyklische Übelkeit und Erbrechen, das Verschwinden der Symptome nach Beendigung des Cannabiskonsums, Linderung durch Baden in heißem Wasser, epigastrische oder periumbilikale Bauchschmerzen und wöchentlicher Cannabiskonsum. Zu den Merkmalen, die für die Diagnose CHS sprechen, gehören das Alter <50 Jahre, Gewichtsverlust >5 kg, morgendliches Auftreten der Symptome, normale Darmgewohnheiten und normale Befunde bei anderen Untersuchungen.15 TABELLE 1 fasst häufige Befunde zusammen, die die Diagnose CHS stützen.14

Potenzielle Behandlungen
Bei allen Patienten, die in der hyperämetischen Phase des CHS auftreten, ist eine unterstützende Behandlung angezeigt. Wenn der Patient dies tolerieren kann, wird eine orale Flüssigkeitszufuhr zur Hydratation empfohlen. Einige Patienten vertragen die orale Flüssigkeitszufuhr aufgrund von übermäßigem Erbrechen nicht, so dass eine intravenöse Flüssigkeitszufuhr bei Volumenverlust in Verbindung mit Dehydratation angezeigt sein kann.11 Da beim Erbrechen Elektrolytstörungen auftreten können, ist eine Überwachung und ein Ersatz der Elektrolyte angezeigt.
Das zwanghafte heiße Baden ist ein typisches erlerntes Verhalten, mit dem die Patienten die mit CHS verbundenen Symptome minimieren können. Wie bereits erwähnt, kann heißes Baden bei der Thermoregulation helfen. Eine andere Theorie besagt, dass die periphere Vasodilatation und die Umverteilung aus dem splanchnischen Kreislauf den Blutfluss zum Magen verringern können, was zu einem geringeren Erbrechen führt.11 Ein einziger Fallbericht deutet darauf hin, dass die Linderung der Symptome durch heißes Baden im Laufe der Zeit nachlassen kann; dieses Phänomen scheint jedoch ungewöhnlich zu sein.20
Antiemetika wurden bisher ohne Erfolg zur Linderung der Symptome von CHS eingesetzt. Das Ausbleiben einer Reaktion auf Antiemetika sollte den Arzt veranlassen, CHS zu vermuten. In Fallberichten wurde berichtet, dass Patienten mit Ondansetron, Promethazin, Chlorpromazin oder Metoclopramid keine therapeutische Linderung von Übelkeit und Erbrechen erfahren haben.21 In einer kleinen Fallserie sprachen 87,5 % der Patienten nicht auf eine antiemetische Standardtherapie an.12
Haloperidol übt antipsychotische Wirkungen aus, indem es Dopamin-D2-Rezeptoren in den mesolimbischen und mesokortikalen Bahnen antagonisiert. Haloperidol wird traditionell zur Behandlung von Unruhezuständen eingesetzt; es wurde jedoch auch erfolgreich als Antiemetikum in der allgemeinen Chirurgie und Onkologie verwendet. D2-Rezeptoren sind auch in der chemorezeptorischen Triggerzone vorhanden, was möglicherweise für diese antiemetischen Eigenschaften verantwortlich ist. Tierstudien deuten darauf hin, dass Haloperidol den CB1-Rezeptor beeinflussen kann, was diesen Wirkstoff zu einer potenziellen Behandlungsoption macht.22,23 Witsil und Mycyk untersuchten diese Hypothese retrospektiv bei vier Patienten mit Übelkeit und Erbrechen, die auf eine antiemetische Standardtherapie nicht ansprachen.21 Bei allen Patienten trat innerhalb von 1 bis 2 Stunden nach der Verabreichung von Haloperidol 5 mg eine Linderung ein.21,24 Diese kleine Fallstudie zeigt, dass Haloperidol die CHS-bedingte Übelkeit und das Erbrechen ausreichend lindern kann, um eine Krankenhauseinweisung zu vermeiden, was zu Kosteneinsparungen für das Gesundheitssystem führen kann.19 Das Risiko einer QTc-Verlängerung durch Haloperidol muss berücksichtigt werden, insbesondere bei Patienten mit Elektrolytstörungen infolge von übermäßigem Erbrechen. Weitere Studien sind erforderlich, um den Stellenwert von Haloperidol in der Therapie und seine optimale Dosierung zu bestimmen.
Die Einstellung des Cannabiskonsums ist die einzige Behandlung, die die mit CHS verbundenen Symptome lindert und verhindert. In der Studie, in der CHS erstmals beschrieben wurde, führte die Abstinenz von Cannabis bei sieben von zehn Patienten zu einem Aufhören von Übelkeit und Erbrechen, während die anderen weiterhin unter einer anhaltenden Erkrankung litten. Drei der sieben Patienten nahmen später wieder Cannabis zu sich, und die Symptome kehrten innerhalb weniger Monate zurück.10 Diese Ergebnisse wurden in neueren Fallberichten wiederholt.12,25 Die Patienten sollten über den Verzicht auf Cannabis als Mittel zur Linderung der Symptome aufgeklärt werden, und es sollten Ressourcen zur Unterstützung des Verzichts bereitgestellt werden.
Schlussfolgerung
Wenn Cannabis in mehr Staaten legalisiert wird, wird der Konsum wahrscheinlich zunehmen und es werden mehr Fälle von CHS gemeldet. Kliniker sollten bei Patienten, die in der Vorgeschichte Cannabis oder synthetische Cannabinoide konsumierten und Symptome wie hartnäckige Übelkeit und Erbrechen aufwiesen, sowie bei Berichten über die Verwendung von heißen Bädern zur Symptomkontrolle, einen Verdacht auf CHS äußern. Diese Vermutung könnte umfangreiche und kostspielige Untersuchungen auf andere Erkrankungen verhindern. Apotheker haben die Aufgabe, Patienten über die mit dem Cannabiskonsum verbundenen Risiken zu beraten und Patienten mit CHS-Symptomen an eine angemessene Nachsorge zu überweisen. In der Literatur werden in Fallberichten Risikofaktoren für CHS genannt. Leider wird über CHS relativ wenig berichtet, und der genaue Mechanismus ist unbekannt. Die Diagnose und Behandlung von CHS basiert derzeit auf kleinen Fallberichten. Die Informationen sollten weiterhin ausgewertet werden, sobald sie verfügbar sind, um eine angemessene Behandlung zu gewährleisten.
1. Nationales Institut für Drogenmissbrauch (NIDA). What is marijuana? www.drugabuse.gov/publications/research-reports/marijuana/what-marijuana. Accessed August 25, 2016.
2. NIDA. Welches Ausmaß hat der Marihuanakonsum in den Vereinigten Staaten? www.drugabuse.gov/publications/research-reports/marijuana/what-scope-marijuana-use-in-united-states. Accessed August 25, 2016.
3. Kim HS, Monte AA. Colorado cannabis legalization and its effect on emergency care. Ann Emerg Med. 2016;68:71-75.
4. Cerdá M, Wall M, Keyes KM, et al. Medical marijuana laws in 50 states: investigating the relationship between state legalization of medical marijuana and marijuana use, abuse and dependence. Drug Alcohol Depend. 2012;120:22-27.
5. CNN Money. Where pot is legal. http://money.cnn.com/interactive/news/economy/marijuana-legalization-map/index.html. Accessed August 25, 2016.
6. Marijuana Policy Project. 2016 marijuana policy reform legislation. www.mpp.org/states/key-marijuana-policy-reform. Accessed November 13, 2016.
7. NIDA. How does marijuana produce its effects? www.drugabuse.gov/publications/research-reports/marijuana/how-does-marijuana-produce-its-effects. Accessed August 2016.
8. Manzanares J, Julian MD, Carrascosa A. Role of the cannabinoid system in pain control and therapeutic implications for the management of acute and chronic pain episodes. Curr Neuropharmacol. 2006;4:239-257.
9. Galli JA, Sawaya RA, Friedenberg FK. Cannabinoid Hyperemesis Syndrome. Curr Drug Abuse Rev. 2011;4:
241-249.
10. Allen JH, de Moore GM, Heddle R, Twartz JC. Cannabinoid-Hyperemesis: Zyklische Hyperemesis in Verbindung mit chronischem Cannabismissbrauch. Gut. 2004;53:1566-1570.
11. Ruffle JK, Bajgoric S, Samra K, et al. Cannabinoid-Hyperemesis-Syndrom: eine wichtige Differentialdiagnose bei anhaltendem unerklärlichem Erbrechen. Eur J Gastroenterol Hepatol. 2015;27:1403-1408.
12. Soriano-Co M, Batke M, Cappell MS. Das Cannabis-Hyperemesis-Syndrom, gekennzeichnet durch anhaltende Übelkeit und Erbrechen, Bauchschmerzen und zwanghaftes Baden im Zusammenhang mit chronischem Marihuana-Konsum: ein Bericht über acht Fälle in den Vereinigten Staaten. Dig Dis Sci. 2010;55:3113-3119.
13. Ukaigwe A, Karmacharya P, Donato A. A gut gone to pot: a case of cannabinoid hyperemesis syndrome due to K2, a synthetic cannabinoid. Case Rep Emerg Med. 2014;2014:167098.
14. Hopkins CY, Gilchrist BL. Ein Fall von Cannabinoid-Hyperemesis-Syndrom, verursacht durch synthetische Cannabinoide. J Emerg Med. 2013;45:544-546.
15. Simonetto DA, Oxentenko AS, Herman ML, Szostek JH. Cannabinoid-Hyperemesis: eine Fallserie von 98 Patienten. Mayo Clin Proc. 2012;87:114-119.
16. Lu ML, Agito MD. Cannabinoid-Hyperemesis-Syndrom: Marihuana ist sowohl antiemetisch als auch proemetisch. Cleve Clin J Med. 2015;82:429-434.
17. Habboushe J, Sedor J. Cannabinoid hyperemesis acute renal failure: a common sequela of cannabinoid hyperemesis syndrome. Am J Emerg Med. 2014;32:690.e1-e2.
18. Srihari P, Liu M, Punzell S, et al. Cannabinoid-Hyperemesis-Syndrom in Verbindung mit zwanghaftem Duschen und akuter Nierenverletzung. Prim Care Companion CNS Disord. 2016;18(1).
19. Gregoire P, Tau M, Robertson D. Cannabinoid-Hyperemesis-Syndrom und das Auftreten einer manischen Episode. BMJ Case Rep. 2016;2016.
20. Bagdure S, Smalligan RD, Sharifi H, Khandheria B. Waning effect of compulsive bathing in cannabinoid hyperemesis. Am J Addict. 2012;21:184-185.
21. Witsil JC, Mycyk MB. Haloperidol, eine neue Behandlung für das Cannabinoid-Hyperemesis-Syndrom. Am J Ther. 2014 Nov 12.
22. Schulze DR, Carroll FI, McMahon LR. Interaktionen zwischen Dopamin-Transporter- und Cannabinoid-Rezeptor-Liganden bei Rhesusaffen. Psychopharmacology (Berl). 2012;222:425-438.
23. Desai RI, Thakur GA, Vemuri VK, et al. Analysis of tolerance and behavioral/physical dependence during chronic CB1 agonist treatment: effects of CB1 agonists, antagonists, and noncannabinoid drugs. J Pharmacol Exp Ther. 2013;344:319-328.
24. Hickey JL, Witsil JC, Mycyk MB. Haloperidol zur Behandlung des Cannabinoid-Hyperemesis-Syndroms. Am J Emerg Med. 2013;31:1003.e5-e6.
25. Pélissier F, Claudet I, Gandia-Mailly P, et al. Cannabis-Hyperemesis-Syndrom in der Notaufnahme: Wie kann ein spezialisiertes Suchtteam nützlich sein? Eine Pilotstudie. J Emerg Med. 2016;51:544-551.