Dieser Artikel oder Bereich befindet sich derzeit im Aufbau und ist möglicherweise nur teilweise vollständig. Bitte kommen Sie bald wieder, um das fertige Werk zu sehen!
- Beschreibung/Definition
- Klinisch relevante Anatomie
- Ätiologie
- Tendinopathie und Verletzungen des Muskelkomplexes
- Nervenverletzung
- Bandverletzungen
- Meniskusverletzungen
- Knochenverletzungen
- Kniezysten und Schleimbeutelverletzungen
- Andere neurologische und vaskuläre Verletzungen
- Klinische Darstellung/Charakteristika
- Diagnostische Verfahren
- Management / Interventionen
- Physikalische Therapie
- Differential Diagnosis
Beschreibung/Definition
Knieschmerzen im hinteren Bereich des Knies sind eine häufige Beschwerde von Patienten. Knieschmerzen treten häufiger in der vorderen, medialen und lateralen Seite des Knies auf als in der hinteren Seite des Knies. Zu den Differentialdiagnosen für hintere Knieschmerzen gehören Pathologien der Knochen, der muskulotendinösen Strukturen, der Bänder und/oder der Schleimbeutel. Weniger häufig sind neurologische und vaskuläre Verletzungen. Auch Tumore, wie z. B. ein beginnender Tumor, der sowohl Knochen als auch Knorpel enthält und gewöhnlich in der Nähe des Endes eines langen Knochens auftritt (Osteochondrom), oder Knochentumore. Eine Druckempfindlichkeit beim Abtasten der Sehnen oder Muskeln in der Kniekehle kann auf eine Muskel- oder Sehnenverletzung hinweisen. Schmerzen oder Schwellungen in der Kniekehle deuten auf einen Erguss oder eine Zyste hin. Ein genaues Verständnis der Knieanatomie, der körperlichen Untersuchung und der Differentialdiagnosen ist erforderlich, um hintere Knieschmerzen genau zu beurteilen und zu behandeln.
Klinisch relevante Anatomie
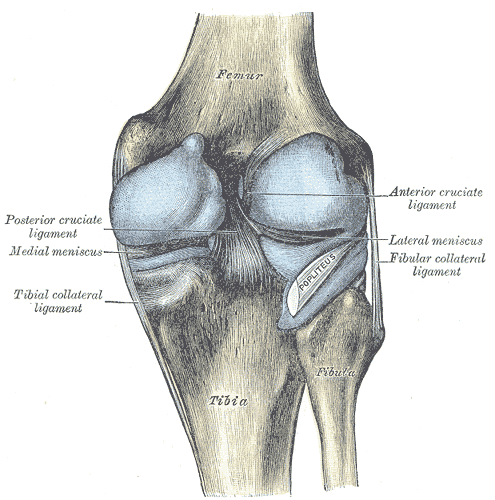
Die Anatomie des Knies ist wichtig für die Beurteilung hinterer Knieschmerzen. Es gibt ein kompliziertes Netzwerk von Muskeln, Bändern und anderen Weichteilen rund um das Knie, das zur Struktur und Unterstützung des Gelenks beiträgt. Dazu gehören sowohl passive als auch aktive Stabilisatoren. Zu den passiven Stabilisatoren gehören beispielsweise das mediale Seitenband (MCL), das laterale Seitenband (LCL), das vordere Kreuzband (ACL) und das hintere Kreuzband (PCL), während zu den aktiven Stabilisatoren die Kniesehnen, die Streckmuskeln und der Kniekehlenmuskel gehören. Der Gastrocnemius und der Hamstring-Komplex sind zwei für die hintere Knieanatomie wichtige Muskelgruppen. Die Hamstring-Muskelgruppe besteht aus dem medial gelegenen Semimembranosus und Semitendinosus und dem lateral gelegenen Biceps femoris. Bei der Beurteilung von Schmerzen im hinteren Knie ist auch die Anatomie der Fossa poplitea zu beachten. Die Fossa poplitea besteht ebenfalls aus Nerven (Kutaneus femoralis posterior, Peroneus communis und Tibia), Gefäßstrukturen (Vena saphena magna, Arteria poplitea und Vena poplitea), Schleimbeuteln, Lymphknoten und Fett. Die Schleimbeutel des Knies sind mit Synovialflüssigkeit ausgekleidete Säcke, die die Reibung der sich bewegenden Strukturen verringern. Schmerzen und Schwellungen der Schleimbeutel werden durch Entzündungen, Druck von außen oder Überlastung verursacht.
SM
Die Semimembranosus-Sehne ist ein Teil der posteromedialen Gelenkkapsel, die für die Kontrolle der anteromedialen Rotationsinstabilität wichtig ist. (Zusammen mit den Pes anserinus-Sehnen sorgt sie für eine mediale und posteromediale Verstärkung). Es gibt einen U-förmigen Schleimbeutel, der die distale SM-Sehne umgibt und sie vom medialen Tibiaplateau, dem medialen (tibialen) Kollateralband (MCL) und der Semitendinosus-Sehne (umgebende Strukturen) trennt.
Ätiologie
Es gibt eine Vielzahl möglicher Ursachen für Schmerzen im hinteren Knie.
Tendinopathie und Verletzungen des Muskelkomplexes
Sehnenverletzungen sind mit sich wiederholenden mechanischen Belastungen verbunden, die degenerative Läsionen verursachen. Hamstrings, Gastrocnemius- und Popliteussehne verursachen typischerweise Schmerzen im hinteren Knie.
Die Hamstrings werden häufig bei Sportarten verletzt, die Sprints erfordern. Die Semimembranosus-Tendinopathie äußert sich in der Regel durch einen schmerzhaften Schmerz, der im posteromedialen Knie lokalisiert ist und bei der Palpation unterhalb des Gelenks empfindlich ist. Zu den möglichen Risikofaktoren für Kniesehnenverletzungen gehören Körpermechanik, Beweglichkeit, Gleichgewicht, Stärke der Kniesehne, unsachgemäßes Aufwärmen, Ermüdung, spezifische Aktivitäten, Lauftechniken und psychosoziale Faktoren.
Die oberflächliche Lage des Gastrocnemius-Muskels und seine Wirkung auf das Knie und den Knöchel machen ihn anfällig für Verletzungen. Schmerzen im Gastrocnemius treten bei der Kniebeugung mit Widerstand und beim Wadenheben auf.
Der M. popliteus kann ebenfalls eine bedeutende Quelle für Schmerzen im hinteren Knie sein. Sowohl die muskulären als auch die sehnigen Aspekte des Popliteus können verletzt werden. Verletzungen des Popliteus können Verletzungen anderer Strukturen im postero-lateralen Komplex und der Bänder des Knies begünstigen. Es wird angenommen, dass der Verletzungsmechanismus durch direkte Dehnung oder durch Überlastung zur Aufrechterhaltung der posterolateralen Stabilität entsteht. Guha et al. schlugen vor, dass ein stabiles Knie mit posterolateralen Schmerzen und Hämarthrose bei der Untersuchung auf eine Ruptur der Popliteussehne hinweist.
Nervenverletzung
Eine Verletzung des Nervus peronaeus communis wird bei posterolateralen Knieverletzungen beobachtet.
Bandverletzungen
Posterolaterale komplexe Verletzungen können zusammen mit Bandverletzungen (PCL) auftreten und Schmerzen verursachen.
Meniskusverletzungen
Ein medialer Meniskusriss kann ein Schnappgefühl im Knie verursachen und äußert sich selten als hinterer Knieschmerz. Ein Riss im hinteren Teil des Meniskus kann ebenfalls Schmerzen in der Kniekehle verursachen, insbesondere beim Strecken des Knies, vor allem nach längerem Sitzen oder Hocken, da sich der gerissene Teil des Meniskus im Gelenk verfangen kann.
Knochenverletzungen
Knochenschmerzen können selten Schmerzen im hinteren Teil des Knies verursachen.
Knochenpathologien umfassen degenerative Knochenerkrankungen, tibiale Stressfrakturen und Knochentumore. Knochentumore sind eine seltene Ursache für Schmerzen, die schwer zu diagnostizieren sein können. Neben Knochentumoren können auch einige andere Tumoren Knieschmerzen verursachen. Zu diesen Tumoren gehören Osteochondrome, Osteosarkome, Chondroblastome, Endochondrome, synoviale Chondromatose und pigmentierte villonoduläre Synovitis. Vor kurzem wurde ein angiomyomatöses Hamartom beschrieben, das Schmerzen im hinteren Knie verursacht. Dieses angiomyomatöse Hamartom befand sich in einem einzelnen poplitealen Lymphknoten, der Schmerzen im hinteren Knie verursachte.
Kniezysten und Schleimbeutelverletzungen
Verletzungen der Schleimbeutel sind in der Regel das Ergebnis repetitiver Bewegungen und führen zu Schmerzen und Empfindlichkeit. Zystische Läsionen des Knies können durch eine Vielzahl von Ursachen verursacht werden, von gutartigen Ätiologien bis hin zu Komplikationen bei Arthritis, Infektionen und bösartigen Erkrankungen. Die klassische zystische Läsion, die Schmerzen im hinteren Teil des Knies verursacht, ist die Baker-Zyste (oder Poplitea-Zyste). Eine Baker-Zyste wird entweder durch eine Herniation der Synovialmembran durch die hintere Kapsel oder durch einen Flüssigkeitsaustritt durch einen anatomischen Schleimbeutel neben dem M. semimembranosus oder M. gastrocnemius verursacht. Die Flüssigkeit sickert in den Schleimbeutel in der Kniekehle und lässt ihn anschwellen. Sie fühlt sich oft wie eine matschige Orange an. Eine Bakers-Zyste verursacht typischerweise Schmerzen in der Kniekehle, wenn das Knie gebeugt wird, da der Schleimbeutel gequetscht wird.
Andere neurologische und vaskuläre Verletzungen
Dazu gehören das Einklemmungssyndrom der Kniekehlenarterie, Aneurysmen und tiefe Venenthrombosen (DVT).
Zu neurologischen Ursachen von Schmerzen im hinteren Knie gibt es nur wenig Literatur, da es nur wenige Fallberichte, randomisierte Kontrollstudien oder Metaanalysen gibt, die sich mit den neurologischen Ursachen von Schmerzen im hinteren Knie befassen. Allerdings wurde der Referenzschmerz als Ursache für hintere Knieschmerzen in Betracht gezogen. Sowohl das Patellofemoralgelenk als auch die Lendenwirbelsäule können Schmerzen auf das hintere Knie verweisen. Schmerzen können auch durch die Einklemmung von Nerven in der Kniekehle verursacht werden.
Klinische Darstellung/Charakteristika
Semimembranosus-Tendinopathie (SMT)
Dies ist eine seltene Ursache für chronische posteromediale Knieschmerzen, die häufiger bei älteren Patienten auftritt. Sie wird oft unterdiagnostiziert oder unzureichend behandelt, weil man die Erkrankung nicht kennt. Eine rechtzeitige Diagnose kann jedoch zu wirksamen Behandlungen führen.
Obwohl eine Tendinopathie in jeder der Kniesehnen auftreten kann, ist die Semimembranosus-Sehne am häufigsten betroffen. Sie kann als primäres Phänomen bei Ausdauersportlern oder als sekundäres, überlastungsbedingtes, kompensatorisches Leiden bei einer primären Knieanomalie, wie z. B. patellofemoralen Störungen, auftreten.
SMT äußert sich in der Regel durch einen schmerzhaften, auf das posteromediale Knie beschränkten Schmerz, der bei der Palpation unterhalb des Gelenks empfindlich ist. Die Schmerzen sind in der akuten Form stark, aber die Symptome nehmen bei Aktivitäten zu, die eine starke Aktivierung der Kniesehne erfordern: Laufen, Radfahren, Treppensteigen, Klettern oder plötzliche tiefe Kniebeugung.
– Hamstring-Zerrung (HSS)
Hauptsymptome der Hamstring-Zerrung sind ein plötzlicher stechender Schmerz bei sportlichen Aktivitäten, der auch als reißender Eindruck beschrieben werden kann, sowie Engegefühl, Schwäche und eingeschränkte Beweglichkeit.
Diagnostische Verfahren
Management / Interventionen
Medizinisches Therapiemanagement
SMT
– Injektion(en) von 3 mL 2% Lidocain und 10 mg Triamcinolon an der Einstichstelle können die Symptome wirksam lindern.
– Ein chirurgischer Eingriff zur Umlenkung und Wiederbefestigung der Sehne ist selten erforderlich, kann aber wirksam sein.
Physikalische Therapie
– ¬SMT (Evidenzgrad: 5)
In mehr als 90 % der Fälle heilt diese Erkrankung ohne weiteren Eingriff aus.
1. Die anfängliche konservative Behandlung umfasst relative Ruhe, Eis, schmerzlindernde Maßnahmen, eine kurze Behandlung mit NSAIDs und Physiotherapie, die Kräftigungs- und Dehnungsübungen für die Kniesehne umfasst.
2. SMT kann von der richtigen Schuhanpassung profitieren, um eine Überpronation oder einen medialen Fersenlift bei Patienten mit Genu Valgum zu verhindern. Passende Schuhe sind stabile Laufschuhe und Schuhe mit Motion-Control-Technologie, sie bieten zusätzlichen Halt und verhindern, dass der Knöchel extrem nach innen rollt. Das Tragen dieser Schuhe ist umso wichtiger, wenn Sie übergewichtig sind. Die wichtigsten Stabilitätsmerkmale sind der mediale Pfosten, die konstruierte Ferse und der Kunststoffschaft unter dem Fußgewölbe. (Evidenzgrad:5)
Z.B.: Nike Zoom Structure Triax 15
Sehnenzerrung – RICE-Methode: Ruhe, Eis, Kompression und Hochlagerung zur Beschleunigung der Genesung. Nach der akuten Phase kann Wärme eingesetzt werden, z. B. heiße Packungen, Whirlpool oder Heizung vor den Dehnungsübungen. Auf alle Aktivitäten sollte eine Eisbehandlung folgen, um Entzündungen und Beschwerden zu verringern.
Die erste Phase (Evidenzgrad:5): Der Sportler beginnt mit einer schmerzfreien submaximalen isometrischen Kräftigung in mehreren Winkeln.
-Übung: Der Sportler führt einen Satz isometrischer Kontraktionen bei 30°, 60° und 90° Kniebeugung durch, indem er die verletzte Gliedmaße auf die kontralaterale Gliedmaße legt und die beanspruchte Kniesehne anspannt. Die hintere Oberschenkelmuskulatur sollte zu diesem Zeitpunkt nicht bis in den schmerzhaften Bereich gedehnt werden, sondern das verfügbare Hüft- und Knie-ROM sollte beibehalten werden. Bewegung ist auch gut, um die Fasern auszurichten und die Stärke der seitlichen Adhäsion der Fasern zu erhöhen, die die verletzten Fasern vor einer Stumpfablösung schützt. Die Ziele dieser Phase sind die Normalisierung des Gangbildes und das Erreichen einer Kniebeugekraft von mehr als 50 % der unverletzten Länge bei manuellen Muskeltests bei 90 Grad Kniebeugung.
Isometrische Kniebeugung in sitzender Position. Beachten Sie, dass dies in mehreren Winkeln durchgeführt werden sollte.
– Die zweite Phase (Evidenzlevel:5): Der Sportler gewinnt schrittweise Kraft im gesamten ROM zurück und verbessert die neuromuskuläre Kontrolle der Hüfte und des Beckens in Vorbereitung auf sportartspezifische Bewegungen. Endbereichsdehnungen sollten vermieden werden, wenn sie in dieser Phase schmerzhaft sind.
Übungen: Exzentrisches Training kann mit Hilfe eines isokinetischen Dynamometers (falls vorhanden) und Übungen wie Deadlift mit geradem Bein, einbeinige Windmühlen und die nordische Hamstring-Übung durchgeführt werden.
(Exzentrische) Einbeinige Windmühlen
Der Patient steht mit dem unverletzten Bein auf einem Stuhl oder einer festen Oberfläche und streckt sich in einer diagonalen Ebene nach unten, während er das Standbein gerade hält und die Lendenlordose beibehält.
Diese Übung kann ohne (anfängliche) Gewichte durchgeführt werden und lässt sich durch die Verwendung von Handgewichten oder Kettlebells, wie gezeigt, steigern.
Nordische Oberschenkelmuskelübung
Der Arzt hält die Füße des Patienten und führt die nordische Oberschenkelmuskelübung im hohen Kniestand durch. Der Patient lässt sich langsam nach vorne fallen, während er eine neutrale Hüftposition beibehält, bis er den Abstieg nicht mehr kontrollieren kann, und drückt sich dann mit den oberen Extremitäten in die Ausgangsposition zurück.
Die Übung für die nordischen Oberschenkelmuskeln kann mit elastischer Unterstützung durchgeführt werden, d.h. man kann den Helfer/Kliniker durch eine an der Wand befestigte elastische Unterstützung ersetzen.“
Am Ende dieser Phase sollte der Sportler bei manuellen Muskeltests die volle Kraft haben (5/5) oder bei Messungen mit einem handgehaltenen oder isokinetischen Dynamometer innerhalb von 20 % des unverletzten Beins im Bereich von null bis 90° liegen, um zur nächsten Phase überzugehen. Der Sportler sollte zu diesem Zeitpunkt auch in der Lage sein, ohne Schmerzen in moderatem Tempo vorwärts und rückwärts zu joggen.
– Die dritte Phase (Evidenzlevel:5): Der Schwerpunkt liegt auf funktionellen Bewegungen und exzentrischer Kräftigung im gestreckten Zustand. Es kann mit plyometrischem und sportartspezifischem Training begonnen werden sowie mit fortgeschrittenen Gleichgewichtsübungen. Alternativ kann das exzentrische Training im gestreckten Zustand auch ohne Dynamometer durchgeführt werden, indem der betroffene Oberschenkel auf der Brust des Probanden gehalten wird, während er einer äußeren Kraft mit einem elastischen Widerstand wie einem Theraband, einer Kabelsäule oder einem manuellen Widerstand widersteht.
Exzentrisches Training im verlängerten Zustand auf dem Biodex.
Mit einem Setup kann der Biodex so modifiziert werden, dass sich der Patient in Hüftflexion befindet und dann das Knie passiv in den Endbereich der Bewegung streckt und beugt. Der Patient widersteht der passiven Bewegung, während das Knie gestreckt wird.
Exzentrisches Training im gestreckten Zustand an der Kabelsäule.
Diese Übung kann durchgeführt werden, indem der Patient in Rückenlage liegt und das Knie eng an die Brust zieht, während er an der Kabelsäule oder am elastischen Widerstand hängt. Der Patient zieht dann mit den Armen das Knie in Beugung und leistet dann langsam exzentrischen Widerstand gegen das Kabel oder das elastische Band, während es das Knie in Streckung zieht. At the completion of this stage, the athlete should have full strength throughout the range of motion and should be able to confidently perform all sport-related tasks without limitation.
Differential Diagnosis
Posterior knee pain can be caused by a number of conditions:
- Semimembranosus tendinopathy
- Biceps femoris tendinopathy
- Hamstrings strain
- Calf strain
- M. popliteus strain
- M. popliteus tendinitis
- Posterior cruciate ligament injury
- PLC: Posterolateral corner/ posterior complex
- Knee Bursitis
- Common peroneal nerve injury
- Baker Bursitis
- popliteal artery entrapment syndrome, aneurysms
- Deep venous thrombosis (DVT)
Posterior knee pain can also be referred pain, such as from ☃☃intra-articular hip pathology, lumbar facet arthropathy, sacroiliac joint dysfunction, and sacral radiculopathy. Or it can be caused by peripheral neurological injury and entrapment of nerves in the popliteal fossa.