Płaskostopie może również rozwinąć się u osób dorosłych („płaskostopie nabyte u osób dorosłych”) z powodu urazu, choroby, nietypowego lub długotrwałego obciążenia stopy, wadliwej biomechaniki lub jako część normalnego procesu starzenia się. Najczęściej występuje u kobiet w wieku powyżej 40 lat. Do znanych czynników ryzyka należą otyłość, nadciśnienie i cukrzyca. Płaskostopie może również wystąpić u kobiet w ciąży w wyniku przejściowych zmian, spowodowanych zwiększeniem elastyny (sprężystości) w czasie ciąży. Jednakże, jeśli rozwinie się do wieku dorosłego, płaskostopie zazwyczaj pozostaje płaskie na stałe.

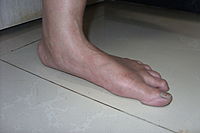
Jeśli u młodzieży lub osoby dorosłej pojawia się płaskostopie podczas stania w pozycji pełnego obciążenia, ale łuk pojawia się, gdy osoba plantarflexes, lub ciągnie palce do tyłu z resztą stopy płasko na podłodze, stan ten jest nazywany elastyczne płaskostopie. Nie jest to prawdziwe zapadnięcie się łuku, ponieważ przyśrodkowy łuk podłużny jest nadal obecny, a mechanizm krętarza nadal działa; ta prezentacja jest w rzeczywistości spowodowana nadmierną pronacją stopy (toczeniem się do wewnątrz), chociaż termin „płaskostopie” jest nadal stosowany, ponieważ jest to termin nieco ogólny. Trening mięśni stóp jest pomocny i często prowadzi do zwiększenia wysokości łuku niezależnie od wieku.
PatofizjologiaEdit
Badania wykazały, że próbki ścięgien od osób cierpiących na płaskostopie nabyte u dorosłych wykazują zwiększoną aktywność enzymów proteolitycznych. Enzymy te mogą rozkładać składniki zaangażowanych ścięgien i powodować opadanie łuku stopy. W przyszłości enzymy te mogą stać się celem dla nowych terapii farmakologicznych.
DiagnozaEdit
Wielu pracowników medycznych może zdiagnozować płaskostopie badając pacjenta w pozycji stojącej lub po prostu patrząc na niego. Po wejściu na czubek palca deformacja skoryguje się, gdy jest to płaskostopie elastyczne u dziecka z wiotkimi stawami. Taka korekta nie jest widoczna u dorosłych ze sztywnym płaskostopiem.
Łatwa i tradycyjna diagnostyka domowa to test „mokrego odcisku stopy”, wykonywany przez zamoczenie stóp w wodzie, a następnie stanięcie na gładkiej, równej powierzchni, takiej jak gładki beton, cienka tektura lub gruby papier. Zazwyczaj, im więcej podeszwy stopy, który sprawia, że kontakt (pozostawia ślad), tym bardziej płaska stopa. W bardziej ekstremalnych przypadkach, znanych jako płaskostopie kinked, cała wewnętrzna krawędź śladu stopy może faktycznie wybrzuszać się na zewnątrz, gdzie w normalnym lub wysokim łuku ta część podeszwy stopy w ogóle nie styka się z podłożem.
Na zwykłej radiografii, płaskostopie może być zdiagnozowane i ocenione za pomocą kilku środków, z których najważniejsze u dorosłych to kąt pokrycia stawu skokowo-piętowego, nachylenie kości piętowej i kąt talar-1st metatarsal (kąt Meary’ego). W płaskostopiu kąt pokrycia talonowo-paliczkowego jest nieprawidłowo obrócony bocznie. Normalnie jest on obrócony bocznie do 7 stopni, więc większa rotacja wskazuje na płaskostopie. Radiogramy generalnie muszą być wykonane na stopach obciążonych, aby wykryć nieprawidłowe ustawienie.
-
Radiogram projekcyjny grzbietowo-boczny stopy przedstawiający pomiar kąta pokrycia stawu skokowego.
-
Weight-bearing lateral X-ray showing the measurement of calcaneal pitch, which is an angle of the calcaneus and the inferior aspect of the foot, with different sources giving different reference points. A calcaneal pitch of less than 17° or 18° indicates flat feet.
-
Same lateral X-ray showing the measurement of Meary’s angle, which is the angle between the long axis of the talus and first metatarsal bone. An angle greater than 4° convex downward is considered a flat foot, 15° – 30° moderate flat foot, and greater than 30° severe flat foot.
TreatmentEdit
Most flexible flat feet are asymptomatic, and do not cause pain. In these cases, there is usually no cause for concern. Flat feet were formerly a physical-health reason for service-rejection in many militaries. Jednakże trzy badania wojskowe przeprowadzone na dorosłych osobach bezobjawowych (patrz rozdział poniżej) sugerują, że osoby z bezobjawowym płaskostopiem są co najmniej tak samo tolerancyjne na obciążenia stóp jak populacja z różnymi stopniami łuku.
W badaniu przeprowadzonym w celu przeanalizowania aktywacji mięśnia piszczelowego tylnego u dorosłych z pes planus, zauważono, że ścięgno tego mięśnia może być dysfunkcyjne i prowadzić do upośledzających objawów związanych z noszeniem ciężaru ciała, związanych z nabytą deformacją płaskostopia. Wyniki badania wykazały, że badani, będąc boso, aktywowali dodatkowe mięśnie kończyn dolnych, aby wykonać ćwiczenie, które stawiało opór przywiedzeniu stopy. Jednakże, gdy ci sami badani wykonywali ćwiczenie w butach i wkładkach ortopedycznych podpierających łuk stopy, tibialis posterior był selektywnie aktywowany. Odkrycia te sugerują, że stosowanie butów z prawidłowo dopasowanymi, podpierającymi łuki wkładkami ortopedycznymi zwiększy selektywną aktywację mięśnia piszczelowego tylnego, działając w ten sposób jako odpowiednie leczenie niepożądanych objawów pes planus.
Sztywne płaskostopie, stan, w którym podeszwa stopy jest sztywno płaska, nawet gdy osoba nie stoi, często wskazuje na istotny problem w kościach dotkniętych stóp i może powodować ból u około jednej czwartej osób dotkniętych tym schorzeniem. Inne schorzenia związane z płaskostopiem, takie jak różne formy koalicji stępu (dwie lub więcej kości śródstopia lub tylnej części stopy połączone w nieprawidłowy sposób) lub dodatkowy staw skokowy (dodatkowa kość po wewnętrznej stronie stopy) powinny być leczone bezzwłocznie, zwykle już we wczesnych latach młodzieńczych, zanim struktura kostna dziecka w wieku dojrzałym ulegnie trwałemu utrwaleniu. Zarówno koalicja stępu jak i dodatkowy staw skokowy mogą być potwierdzone badaniem rentgenowskim. Reumatoidalne zapalenie stawów może zniszczyć ścięgna w stopie (lub obu stopach), co może być przyczyną tego stanu, a nieleczone może prowadzić do deformacji i wczesnego wystąpienia choroby zwyrodnieniowej stawu. Taki stan może powodować silny ból i znacznie ograniczoną zdolność do chodzenia, nawet z ortezami. Zwykle zalecane jest zespolenie stawu skokowego.
Leczenie płaskostopia może być również wskazane, jeśli towarzyszy mu ból stopy lub dolnej części nogi, lub jeśli stan ten wpływa na kolana lub dolną część pleców. Leczenie może obejmować gimnastykę stóp lub inne ćwiczenia zalecane przez podiatrę lub fizykoterapeutę. W przypadku znacznego płaskostopia, ortezy powinny być stosowane stopniowo, aby zmniejszyć dyskomfort. W ciągu kilku tygodni do ortezy dodaje się nieco więcej materiału, aby podnieść łuk. Te niewielkie zmiany pozwalają na stopniowe dostosowanie struktury stopy, a także dają pacjentowi czas na zaaklimatyzowanie się do odczuć związanych z noszeniem ortez. W niektórych przypadkach zabieg chirurgiczny może przynieść trwałą ulgę, a nawet wytworzyć łuk w miejscu, gdzie wcześniej go nie było; należy go jednak traktować jako ostateczność, ponieważ jest on zazwyczaj bardzo czasochłonny i kosztowny. Dostępna jest również minimalnie inwazyjna interwencja chirurgiczna z użyciem małego implantu. Implant jest wprowadzany do zatoki stępu i zapobiega przesuwaniu się kości piętowej i talerza względem siebie. W ten sposób zapobiega się zapadaniu się zatoki stępu i tym samym zewnętrznemu objawowi opadającego łuku.