Astăzi, casa de pe teren din Parcul Peterson din Chicago are o sală de jocuri și oferă tot felul de cursuri pentru copii și adulți, dar în urmă cu 100 de ani, aceasta a servit drept laborator și morgă a Sanatoriului Municipal de Tuberculoză. Cândva cea mai mare facilitate din țară pentru tratarea și punerea în carantină a victimelor acestei boli extrem de contagioase, vastul campus a găzduit aproape 250.000 de locuitori din Chicago în cei aproape 60 de ani de funcționare.
Întrebarea lui Laurie Nayder știa că această clădire (și mai multe din jurul ei) a făcut parte dintr-un sanatoriu pentru tuberculoză, dar nu știa prea multe despre ceea ce s-a întâmplat în interiorul zidurilor lor. Așa că i-a scris lui Curious City cu întrebarea:
Poți să-mi spui cum era în vechiul sanatoriu de tuberculoză de pe Pulaski și Peterson?
În anul dinaintea deschiderii Sanatoriului Municipal de Tuberculoză (MTS), în 1915, aproape 4.000 de locuitori din Chicago au murit de tuberculoză, o boală infecțioasă care afectează în principal plămânii. Iar când a început să accepte pacienți, se estima că în Chicago existau 100.000 de cazuri de tuberculoză.
Coprind un campus de 160 de acri cu peste 50 de clădiri, sanatoriul din Chicago a fost o unitate de ultimă generație și primul care a inclus o secție de maternitate. A fost, de asemenea, una dintre cele mai longevive din țară. Pentru a înțelege cum a funcționat sanatoriul, cum erau tratați pacienții cu tuberculoză și cum au evoluat aceste tratamente, am luat legătura cu experți în sănătate publică și cu foști pacienți. Aceștia au vorbit despre tratamente care ar putea părea dure (și de-a dreptul primitive) astăzi și despre descoperirile științifice care, în cele din urmă, au făcut ca sanatoriul să devină învechit.

Chicagoanii votează pentru deschiderea sanatoriului
MTS a fost modelat după sanatorii similare care funcționau în Europa și în Statele Unite. A fost înființat ca parte a unei legi a statului Illinois care făcea ca municipalitățile locale să fie responsabile pentru tratarea și prevenirea tuberculozei. Dar finanțarea pentru a construi sanatoriul a necesitat aprobarea alegătorilor, ceea ce s-a întâmplat în 1909, după o lungă campanie de educare a publicului.
„A existat un roadshow itinerant prin toate filialele Bibliotecii Publice din Chicago”, spune Frances Archer, care a documentat istoria MTS pe blogul său, Me & My Shadow. „Aveau un afiș care îi educa pe oameni cu privire la ce este tuberculoza. … Medicii și liderii religioși… s-au unit cu toții pentru a o promova, pentru că au considerat că este o problemă socială care trebuie abordată de comunitate. Așa că au reușit să-i determine pe oameni să voteze pentru acest lucru.”

Tuberculoza era văzută în mare parte ca o boală a orașelor, deoarece se transmitea cu ușurință în spațiile aglomerate. Dacă își puteau permite, unii pacienți călătoreau la sanatorii din zonele de stațiune. Cu toate acestea, aceste facilități municipale gratuite se adresau tuturor celorlalți. Archer spune că primul val de pacienți de la MTS provenea în principal din chiriile din zona Maxwell Street din Chicago.
„Aceasta era o populație de imigranți evrei din Europa de Est, în principal”, spune ea. „Și apoi, mai târziu, după Primul Război Mondial, au început să apară și alte grupuri din Europa de Est, cum ar fi cehii și polonezii. Mai târziu, în perioada de vârf a Marii Migrații din anii 1940, ați văzut o populație afro-americană mai mare. Și astfel se reflectau adesea cei mai noi imigranți cu venituri adesea mici. Dar asta nu înseamnă că nu existau mulți oameni din clasa de mijloc care pur și simplu nu-și puteau permite altfel acest tip de tratament pe termen lung.”
Tratamentele medicale „autoritare” ale sanatoriului
Pacienții contagioși erau trimiși prin ordinul medicilor la sanatoriu și, odată ajunși acolo, erau ținuți separat de cei cu tuberculoză care nu erau „activi”. Pacienții trebuiau să învețe regulile de viață la sanatoriu, printre care se numărau și purtarea cu ei în permanență a unor carduri care indicau nivelul lor de contagiozitate prin culoarea cardului. Numai acest lucru a redus dramatic ratele de transmitere în campus și a protejat familiile care veneau în vizită de răspândirea bolii.
„La acea vreme, se credea că trebuie să scoți oamenii din condiții de aglomerație și să le oferi o alimentație bună, multă odihnă, aer proaspăt și soare”, spune Dr. Mindy Schwartz, medic și profesor de istorie medicală la Universitatea din Chicago.
Așa că secțiile contagioase din sanatoriu au fost construite cu ferestre enorme, care se puteau deschide, folosite pe tot parcursul anului. Chiar și căsuțele, unde pacienții se mutau după ce nu mai erau contagioși, au fost construite cu verande în aer liber pentru dormit. Gloria Traub, care a fost pacientă acolo la începutul anilor ’60, își amintește că acest lucru era deosebit de brutal în timpul iernii.
„Ferestrele erau mereu deschise, 24 de ore pe zi în acea iarnă, în acea toamnă, în fiecare zi”, spune ea. „Dacă îți era frig, era ceva de genul „mai pune o pătură pe tine”.”
Traub notează că, în secția contagioasă, pacienților li se cerea, de asemenea, să stea în pat pentru perioade lungi de timp și să rămână perfect nemișcați. Nu puteau să asculte radioul, să se uite la televizor sau să citească.
„Nu puteam nici măcar să citim o carte, deoarece se credea că ne va deranja germenii tuberculozei”, spune Traub, care era asistentă medicală și era căsătorită și mamă a opt copii când a fost internată. „Atât de multe dintre aceste lucruri par o nebunie când te gândești la ele astăzi.”

O altă procedură obligatorie pentru pacienți era testul zilnic de spută pentru a determina dacă pacienții erau încă contagioși cu tuberculoză activă. Dar colectarea sputei presupunea introducerea unor tuburi de cauciuc în gât. Acest lucru a lăsat amintiri neplăcute de lungă durată pentru mulți foști pacienți.
„Nici până în ziua de azi nu voi uita acel gust”, spune Lill Campbell, care a fost trimisă la MTS când avea 12 ani, la sfârșitul anilor ’50. „Era ca un fel de tub cu apă caldă, iar ei îți dădeau apă cu gheață pentru ca sputa să iasă la suprafață și să poată lua probe. Deci ar fi fost aproape ca și cum ai fi vomitat sau ai fi avut căscat, iar apoi scoteau imediat tubul. Pentru mine a fost oribil.”
O altă metodă de recoltare a sputei pe care Gloria Traub și-o amintește a fost „spălarea stomacului” lunară, în care personalul colecta sputa prin trecerea a ceea ce ea descrie ca fiind un furtun de un metru și jumătate în nasul ei până când ajungea în stomac.
„Și când terminau, pur și simplu o smulgeau”, își amintește ea. „Era ceva medieval.”
Istoricul medical Mindy Schwartz spune că aceste practici nu făceau decât să reflecte perioada respectivă.
„Din păcate, la acea vreme, asistența medicală era foarte autoritară”, spune Schwartz. „Dar asta era doar cultura de atunci. Medicii și asistentele conduceau cu o mână de fier, iar tu erai un prizonier la MTS. Existau porți și erai tratat într-un mod în care noi nu mai tratăm oamenii.”
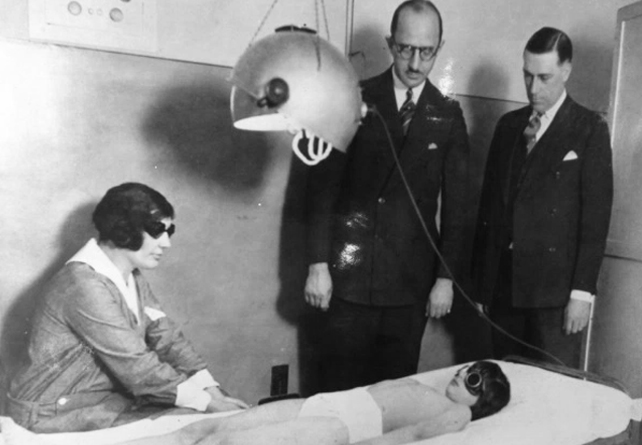
Noile tehnologii duc la creșterea ratelor de supraviețuire
Până în anii 1950, antibioticele au îmbunătățit ratele de supraviețuire și au redus substanțial durata șederii în sanatoriu.
„În 1948, am primit primul antibiotic care a fost eficient în tuberculoză”, spune Schwartz. „Era streptomicina și trebuia să fie administrat prin injecție. Primul medicament oral care a fost cu adevărat eficient a sosit în 1954 și se numea izoniazidă. Acesta a revoluționat cu adevărat îngrijirea, deoarece era un antibiotic care putea fi administrat în afara spitalului.”
Aceste medicamente și depistările cuprinzătoare aveau să schimbe pentru totdeauna peisajul tuberculozei.
„În timp, având în vedere că știam cum să căutăm tuberculoza și că aveam radiografii toracice și campanii de sănătate publică, am văzut un declin uriaș al tuberculozei pulmonare active”, spune Schwartz. „De asemenea, am reușit să găsim persoane care ar fi putut fi expuse înainte de a dezvolta simptome complete. Așadar, incidența și prevalența au scăzut dramatic de-a lungul secolului XX.”
Atunci, dacă ratele de tuberculoză erau în scădere și oamenii puteau fi tratați cu antibiotice destul de ușor la domiciliu până în 1954, de ce au fost încă atât de mulți locuitori din Chicago trimiși la sanatoriu până în 1974?
Au existat câteva motive, inclusiv necesitatea de a monitoriza pacienții chiar și atunci când tuberculoza lor nu mai era activă, deoarece recidiva era atât de frecventă. În plus, nu toți pacienții externați își aminteau să își ia antibioticele în mod regulat și la timp.

Cu toate acestea, cazurile de tuberculoză au continuat să scadă, iar până la sfârșitul anilor ’60, rezidenții sanatoriului proveneau în principal din grupuri cu risc ridicat. Printre aceștia se numărau imigranți din țări cu incidență ridicată a tuberculozei, persoane care se confruntau cu abuzul de substanțe și rezidenți ai centrelor de îngrijire pe termen lung și ai adăposturilor pentru persoane fără adăpost.
Cesar Onate, născut în Ecuador, își amintește că a fost admis la MTS când avea 14 ani, la începutul anilor ’70.
„Eram singurul copil de acolo”, își amintește el. „Și îmi amintesc că ne-au hrănit foarte mult pentru că voiau să ne îngrașe, iar mulți dintre cei de acolo erau subnutriți pentru că erau fără adăpost.”
Această populație mai mică de pacienți, combinată cu planuri mai bune pentru pacienții ambulatoriali, a continuat să erodeze argumentele pentru menținerea MTS deschis.
Sanatoriul devine învechit
Încă din 1968, membrii Consiliului Municipal din Chicago, preocupați de buget, cereau închiderea MTS ca o modalitate pentru ca orașul să economisească bani. În martie 1971, Institutul pentru Tuberculoză a emis un raport care recomanda închiderea acestuia. Raportul institutului a mai acuzat că jumătate din cei 560 de pacienți de la MTS ar putea fi externați imediat dacă ar fi folosite „noi reglementări liberale.”
Oficialii MTS au apărat unitatea și bugetul său de 10 milioane de dolari. Ei au susținut că au redus durata medie de ședere a pacienților la doar 120 de zile, iar îngrijirea în ambulatoriu ar fi impracticabilă pentru mulți dintre rezidenți, deoarece sunt alcoolici sau fără adăpost. Oficialii au argumentat că acest tip de pacienți ar putea să nu-și amintească să-și ia medicamentele sau să nu se prezinte la programările de la clinică.
Cu toate acestea, chiar și susținători precum Dr. William Barclay, președintele comitetului pentru tuberculoză al Asociației Pulmonare din Chicago, au recunoscut necesitatea tot mai redusă a unei unități atât de mari.
„Practica de a trimite pacienții cu tuberculoză la un sanatoriu sau la instituții similare pentru spitalizare pe termen lung este o metodă învechită, depășită și costisitoare de control și tratament al tuberculozei”, a declarat Barclay pentru Chicago Tribune în 1973. El a susținut că legislatorii de stat ar trebui să aprobe o legislație care să permită spitalelor generale să trateze pacienții cu tuberculoză.
Atunci, în 1974, când un raport al unui „grup de medici pneumologi cu panglică albastră” a numit MTS „învechit”, nici măcar puternicul primar Richard J. Daley nu l-a putut ignora. El a ordonat reducerea bugetului, iar unitatea a fost închisă mai târziu în acel an. La momentul închiderii sale, unitatea avea 70 de pacienți și 363 de angajați.

Mirând înapoi astăzi
Toți pacienții cu care am vorbit pentru acest reportaj au sentimente amestecate atunci când se gândesc la perioada petrecută la MTS. Se cutremură la unele dintre proceduri și reguli, dar apreciază serviciul pe care sanatoriul l-a adus societății.
„A fost un lucru bun și a fost un lucru rău”, spune Lill Campbell. „A protejat publicul de o boală foarte contagioasă și, în retrospectivă, mi-a salvat viața. Am probleme cu unii dintre angajați și cu modul în care ne-au tratat, dar nu știu ce s-ar fi întâmplat cu mine dacă nu ar fi intervenit. În cele din urmă, cred că a fost un lucru bun.”
Dr. Mindy Schwartz, de la Universitatea din Chicago, încearcă să privească situația prin prisma culturii și a celor mai bune practici de la acea vreme.
„Acesta a fost un răspuns de sănătate publică la o boală prevalentă la un moment dat”, spune Schwartz. „Dar acum știm că mișcarea sanatoriilor a fost de fapt un factor mic în reducerea generală a tuberculozei în SUA și că alți factori au fost mai importanți. Dar ei lucrau cu cunoștințele pe care le aveau la acea vreme.”
Astăzi, spune ea, avem o abordare mult diferită a tratării bolilor.
„Din multe motive, ar fi de neconceput astăzi”, spune ea. „Nu mai dedicăm spitale întregi unei boli și am dezinstituționalizat atât de mulți oameni. Am închis spitalele de sănătate mintală și ne străduim să tratăm oamenii ca pacienți ambulatoriali în casele lor sau în căminele de bătrâni. Din atât de multe motive, nu ar merge.”
Mai multe despre interlocutorul nostru

Laurie Nayder este o profesoară din Chicago care a crescut în cartierul South Shore.
„Așa că nu am știut niciodată nimic despre sanatoriul de aici, din North Side, cât timp a funcționat”, spune ea. „Prima mea vizită a fost atunci când mi-am dus fiica pe un traseu bântuit din Parcul Peterson.”
În anii următori, ea a vizitat parcul și centrul natural care se află pe vechiul teren al sanatoriului și chiar a folosit unele clădiri vechi ale MTS. Ea a primit chiar un tur al vechii morgi MTS de la o persoană din interiorul parcului.
„Dar am vrut să știu mai mult, cum ar fi ce s-a întâmplat în toate aceste clădiri care sunt încă aici?”, spune ea.
Ca parte a reportajului pentru acest articol, Laurie a venit cu noi într-un tur al clădirilor rămase, care au fost transformate în casa de sport din Peterson Park, un centru de gimnastică, Centrul Natural North Park Village și facilități pentru persoanele în vârstă.
A aflat despre istoria clădirilor de la Frances Archer și Wayne Schimpff, care au studiat MTS timp de mai mulți ani. Și a auzit despre sentimentul civic de acum 100 de ani care a dus la înființarea unei facilități construite pentru a proteja publicul și a avea grijă de bolnavii din Chicago. Laurie a fost deosebit de impresionată de prevederea din plan care se asigura că toate îngrijirile, locuințele, școlarizarea și chiar formarea profesională erau gratuite pentru pacienți.
„A fost un miracol, așa văd eu lucrurile”, spune ea. „Dacă ești bolnav, sărac și aparținând unei minorități , nu ești tratat ca o ființă umană. … Am avut dreptate. Nu știu de ce nu o mai avem cum trebuie.”
.