EXEKUTIVNÍ SHRNUTÍ
Od doby, kdy přelomové zprávy Institutu medicíny To Err Is Human (2000) a Crossing the Quality Chasm (2001) odhalily rozsáhlý výskyt lékařských chyb v amerických nemocnicích, bylo vyvinuto velké úsilí o měření a zlepšování kvality nemocniční péče.1 Velkého pokroku bylo dosaženo při vývoji ukazatelů kvality a mechanismů pro úpravu rizik, které umožňují porovnávat kvalitu mezi jednotlivými institucemi, a při zkoumání postupů a kultury v nemocnicích s nejlepšími výsledky. Málo se však ví o dynamice výkonnosti nemocnic: o tom, do jaké míry se nemocnice v průběhu času zlepšují (nebo zhoršují) a jak tohoto zlepšení dosahují a udržují. Tato studie zkoumá tyto trendy a strategie změn. Kombinuje kvantitativní analýzu trendů kvality a efektivity s využitím tří nemocničních databází s analýzou případových studií čtyř nemocnic, u nichž došlo k výraznému zlepšení složeného ukazatele kvality založeného na míře úmrtnosti, komplikací a nemocnosti s ohledem na riziko.
Kvantitativní analýza, kterou vedli Eugene Kroch a Michael Duan ze společnosti CareScience, Inc. a která je popsána v doprovodné zprávě Zlepšování výkonnosti nemocnic: Trends in Quality and Efficiency (Trendy v kvalitě a efektivitě), zjistila významné zlepšení v míře úmrtnosti, což pravděpodobně naznačuje, že nemocnice se zlepšují v udržování lidí naživu díky snižování chyb, zlepšování technologií, dodržování protokolů založených na důkazech a dalším strategiím.2 Lepší výsledky úmrtnosti lze částečně přičíst také svědomitějšímu kódování komorbidit a propouštění nemocnějších pacientů, kteří mohou zemřít doma nebo v hospici.
Co je třeba k tomu, abyste se stali „TOP ZLEPŠOVATELEM“ V KVALITĚ: ANALÝZA PŘÍPADOVÉ STUDIE SHRNUTÍ
Na základě rozhovorů s klíčovými informátory ve čtyřech nemocnicích, které patřily k nejlepším zlepšovatelům (vykazovaly výrazné a trvalé zlepšování složeného ukazatele kvality v letech 2002-2004), jsme zjistili společný časový a nakonec i cyklický sled faktorů, které vedly ke změně (obrázek ES-1).3
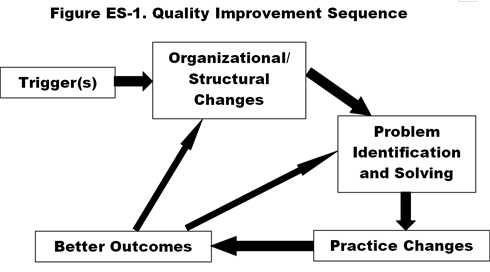
- Spouštěč sloužící jako „budíček“, který podnítí nemocnici k zahájení nebo obnovení důrazu na zlepšování kvality, což znamená začátek kulturní změny a vede k . .
- organizační a strukturální změny, jako je zřízení rad a výborů zabývajících se kvalitou, posílení pravomocí zdravotních sester a dalšího personálu a investice do nových technologií a infrastruktury, které usnadňují …
- nový proces řešení problémů, zahrnující standardizovaný, systematický, multidisciplinární týmový přístup k identifikaci a studiu problémové oblasti, provedení analýzy hlavních příčin, vypracování akčních plánů a odpovědnost vedoucích týmů, což vede k zavedení . .
- nových protokolů a postupů, včetně politik a postupů založených na důkazech, klinických cest a pokynů, softwaru pro snižování chyb a technik řízení toku pacientů, které vedou k …
- zlepšení výsledků v oblasti procesů a opatření souvisejících se zdravím (např, toku pacientů, chyb, komplikací, úmrtnosti), spokojenosti a pracovního prostředí a „výsledných“ ukazatelů, jako je zkrácení délky pobytu a zvýšení podílu na trhu. Zkušenost s takovými pozitivními výsledky pak sloužila jako motivace pro zaměstnance nemocnice k rozšíření jejich úsilí, čímž se výše uvedená posloupnost změnila v samoudržující se cyklus. To znamená, že zlepšené výsledky vedly k dalším podnětům ke změně, urychlení změny a rozšíření „kultury změny“ do dalších částí instituce. Celá tato sekvence odráží vznik, růst a posilování kultury kvality.
„Spouštěcí“ situace nebo události
Všechny čtyři nemocnice uváděly negativní nebo pozitivní spouštěcí události, které motivovaly k novému důrazu na kvalitu, např:
- série lékařských chyb s tragickými následky, o nichž informovala média;
- příchod nového generálního ředitele s velkým zájmem o služby pacientům a kvalitu;
- zřetelný nárůst délky pobytu a počtu readmisí u některých onemocnění;
- výrazná ztráta podílu na trhu některých služeb, která vedla k nespokojenosti zaměstnanců a pacientů;
- nové důkazy a povědomí o potenciálu hospitalizátorů a intenzivistů podporovat multidisciplinární péči na základě rostoucího množství literatury, která poukazuje na jejich schopnost koordinovat péči, což vede ke zlepšení výsledků;4 a
- zpráva Institutu medicíny, To Err Is Human, která poskytla jasné důkazy o rozšířených lékařských chybách v nemocnicích po celé zemi.
Několik nemocnic zmínilo, že změny v platbách (např, pobídky k platbě za výkon, úpravy úhrad) a také pomoc organizací pro zlepšování kvality (QIO) sloužily jako pobídky ke zlepšení kvality v období po studii (2002-2004). Tyto faktory by mohly potenciálně působit jako spouštěcí faktory pro nemocnice v budoucnu.
Organizační a strukturální změny
Po spouštěcích událostech provedly nemocnice organizační změny, které odrážely i rozvíjely „kulturu kvality“. Vytvořily také struktury a procesy pro sledování výkonnosti, zjišťování nedostatků a navrhování, testování a zavádění řešení. Organizační změny zahrnovaly:
- vytvoření nebo oživení rad, výborů nebo komisí odpovědných za sledování a zajištění úspěšnosti úsilí o zlepšování kvality;/li>
- zvýšení role oddělení pro zlepšování kvality a výkonnosti a poskytnutí jim dostatečných zdrojů (včetně zvýšení rozpočtů na činnosti v oblasti kvality nad rámec jednorázových kapitálových výdajů);
- zavedení politik, které by povzbuzovaly personál k vyjadřování obav, identifikaci nedostatků a zpochybňování stávajícího stavu, jako jsou programy posílení postavení sester (spolu s poskytnutím větší autonomie sestrám), systémy anonymního hlášení, politika „otevřených dveří“ generálního ředitele a otevřené diskuse o problematických tématech v rámci celého personálu;
- vytvoření multidisciplinárních týmů pro poskytování péče o pacienty a/nebo řešení nedostatků složených z pracovníků, kteří mohou nejlépe navrhovat, testovat a realizovat řešení a jsou odpovědní za úspěch;
- zavedení nebo rozšíření hospitalizačních a intenzivistických programů s cílem zlepšit koordinaci péče a přístup k lékařským službám pro hospitalizované pacienty;
- vychovávání lékařských a sesterských šampionů, kteří se ujmou vedení při vytváření protokolů k řešení nedostatků a budou své kolegy povzbuzovat a vzdělávat v nových praktikách a postupech;
- využívání veřejných zpráv o výkonnosti jako příležitosti k identifikaci nedostatků a zlepšení péče, zdravotních výsledků a spokojenosti pacientů (základní opatření Společné komise pro akreditaci zdravotnických organizací (Joint Commission on Accreditation of Healthcare Organizations) byla shodně považována za mimořádně cenná);
- podávání zpráv představenstvům a mateřským zdravotnickým systémům, které pečlivě sledují a stanovují cíle související s kvalitou; a
- získávání vedoucích pracovníků, kteří šíří kulturu kvality prostřednictvím osobního příkladu, podpůrných politik a investování zdrojů (např.g., nejmodernější diagnostické vybavení, zdravotnické informační technologie a personál pro zlepšování kvality).
Protokolové a praktické změny
Když strukturální a organizační změny zavedly standardizované, systematické postupy pro řešení problémů, nemocnice mohly vyzkoušet a zavést významné praktické změny. Mezi příklady patří např:
- klinické směrnice, protokoly nebo „mapy péče“ pro konkrétní stavy nebo postupy;
- plány kvality pro jednotlivá oddělení s krátkodobými a dlouhodobými cíli;
- zlepšené vzdělávací a školicí materiály pro klinický personál týkající se snižování chyb, mytí rukou a prevence infekcí;
- strategie pro snížení potřeby omezování pacientů;
- vzdělávací materiály pro pacienty týkající se prevence pádů; a
- informační technologie, které snížily počet chyb při podávání léků a zlepšily sběr dat.
Zlepšené výsledky
Změny v praxi zřejmě vedly ke zlepšení výsledků pro pacienty i samotné instituce. Kromě významných zlepšení v kombinovaném ukazateli kvality (na základě míry úmrtnosti, nemocnosti a komplikací) uváděli dotazovaní následující příklady zlepšení:
- procesy/operace: rychlejší příjem výsledků testů, rychlejší tok pacientů, snazší a efektivnější sdílení a zaznamenávání dat, méně chyb v medikaci;
- zdravotnictví: snížení úmrtnosti, krevních infekcí, zápalu plic, komplikací, readmisí, pádů pacientů a používání nebo potřeby omezovacích prostředků;
- pracovní prostředí a pověst: zvýšení spokojenosti pacientů a spokojenosti/morálky personálu, zlepšení postavení v komunitě, větší schopnost přilákat kvalitu;
- personál a lékaři; a
- spodní linie: snížení nákladů na hospitalizaci a délky pobytu u určitých stavů a zvýšení počtu přijetí a/nebo podílu na trhu.
Tyto pozitivní výsledky motivovaly zaměstnance a vedoucí pracovníky nemocnic k posílení jejich úsilí, a tím posílily proces zlepšování kvality.
VÝZVY A POUČENÍ
Změny neprobíhají snadno, jak se tyto nemocnice naučily. Navíc doba po provedení změn, než se projevily smysluplné výsledky, se v jednotlivých nemocnicích značně lišila v závislosti na povaze změny a míře jejího přijetí a osvojení ze strany zaměstnanců. Studované nemocnice se potýkaly s:
- odporem lékařů a sester vůči změnám v kultuře a specifických protokolech;
- omezenými zdroji, které byly k dispozici pro realizaci nebo udržení investic souvisejících s kvalitou, a
- uspokojením s minulými zlepšeními.
Zkušenosti čtyř nemocnic, které by mohly pomoci dalším nemocnicím snažícím se zavést kulturu kvality, zahrnují následující poznatky:
- stanovit krátkodobé, dosažitelné cíle a oslavovat úspěchy (a zúčastněné osoby) při jejich dosahování;
- zajistit zapojení personálu do identifikace a řešení problémů, ocenit zkušenosti všech a povzbuzovat i očekávat účast všech;
- vychovávejte oddané lídry a šampiony, kteří povzbuzují a „táhnou za jeden provaz“
své kolegy; - buďte trpěliví, ale neúnavní, uvědomte si, že změna vyžaduje čas, a nadále udržujte zlepšování kvality „v popředí zájmu“; a
- vyvažujte kvalitu a finanční cíle a zvažujte investice do zlepšování kvality z krátkodobé i dlouhodobé perspektivy.
JAK MŮŽE POMOCI VEŘEJNÁ POLITIKA?
Zástupci čtyř nemocnic navrhli následující možné role veřejné politiky při usnadňování úsilí o zlepšování kvality:
- standardize reporting requirements;
- ensure accuracy and clarity of public reporting;
- educate consumers in interpreting information and using it appropriately;
- supporting pay-for-performance (P4P) programs that use „carrots“ (rewards)
rather than „sticks“ (penalties); - offer incentives such as tax credits to providers who participate in P4P programs; and
- continue to document and publicize quality issues.
Table ES- 1 summarizes this improvement process at the four case study hospitals.
Table ES-1. Summary of Case Study Sites and Their Improvement Processes |
||||
| Organization/ Setting | Trigger | Organizational/ Structural Changes | Examples of Practice Changes (processes, procedures) | Results (examples) |
|
Beth Israel Medical Center, New York, N.Y. Very large, 1,080-bed teaching hospital in urban setting, part of a five-hospital not-for-profit system |
|
|
|
|
|
Legacy Good Samaritan Hospital, Portland, Ore. Large 539-bed hospital in an urban setting, part of a six-hospital system |
|
|
|
|
|
Rankin Medical Center, Brandon, Miss. Small 90 (active acute care) bed community hospital serving rural and suburban counties, part of a 65-hospital for-profit system |
|
|
|
|
|
St. Mary’s Health Care System, Athens, Ga. Small 165-bed suburban hospital, part of 33-hospital Catholic Hospital system |
|
|
|
|
1Institute of Medicine, Committee on Quality of Health Care in America, To Err Is Human: Building a Safer Health System (Washington, D.C.: National Academies Press, 2000); and Crossing the Quality Chasm: A New Health System for the 21st Century (Washington, D.C.: National Academies Press, 2001).
2E. Kroch, M. Duan, S. Silow-Carroll, and J. Meyer, Hospital Performance Improvement: Trends in Quality and Efficiency (New York: The Commonwealth Fund, Apr. 2007); dostupné na http://www.commonwealthfund.org/publications/publications_show.htm?doc_id=471264.
3Na rozdíl od doprovodné zprávy, která se zaměřuje na trendy v oblasti kvality i efektivity, byly případové studie nemocnic uvedené v této zprávě vybrány na základě zlepšení v ukazatelích kvality, ačkoli jsme vyloučili nemocnice, které ve zkoumaném období vykazovaly pokles efektivity.
4Národní asociace hospitalizovaných lékařů definuje nemocniční lékaře jako „lékaře, jejichž hlavním odborným zaměřením je všeobecná lékařská péče o hospitalizované pacienty“. Jejich činnost zahrnuje péči o pacienty, výuku a výzkum a vedení související s nemocniční péčí. Intenzivista
je nemocniční lékař, který se specializuje na péči o kriticky nemocné pacienty, obvykle na jednotce intenzivní péče.