 El llamado «endurecimiento de las arterias» conduce a un aumento de la presión arterial y, en última instancia, es un importante factor de riesgo de trombosis y enfermedades cardíacas. El proceso de endurecimiento es en realidad la calcificación de los tejidos de los vasos sanguíneos con la misma forma mineral que en el hueso, un fosfato de calcio relacionado con la hidroxiapatita mineral. La calcificación puede producirse en depósitos grasos (placas ateroscleróticas) en el interior del vaso sanguíneo (calcificación intimal o aterosclerótica) o en la capa media de la pared del vaso sanguíneo (calcificación medial), esta última típicamente asociada con el envejecimiento, la diabetes y la enfermedad renal.
El llamado «endurecimiento de las arterias» conduce a un aumento de la presión arterial y, en última instancia, es un importante factor de riesgo de trombosis y enfermedades cardíacas. El proceso de endurecimiento es en realidad la calcificación de los tejidos de los vasos sanguíneos con la misma forma mineral que en el hueso, un fosfato de calcio relacionado con la hidroxiapatita mineral. La calcificación puede producirse en depósitos grasos (placas ateroscleróticas) en el interior del vaso sanguíneo (calcificación intimal o aterosclerótica) o en la capa media de la pared del vaso sanguíneo (calcificación medial), esta última típicamente asociada con el envejecimiento, la diabetes y la enfermedad renal.
Existen pruebas significativas de que las células de la pared del vaso sanguíneo (células del músculo liso vascular) cambian cuando están sometidas a estrés hacia células más parecidas a las del hueso y comienzan a expresar proteínas típicamente asociadas con la calcificación ósea. Aquí existen muchas preguntas: ¿qué desencadena el proceso de calcificación en los vasos sanguíneos; cómo se unen las partículas de fosfato de calcio al tejido de los vasos sanguíneos o a los depósitos de grasa; por qué algunas placas calcificadas en los vasos sanguíneos son estables, mientras que otras tienen trozos que se desprenden, causando obstrucciones del vaso sanguíneo?
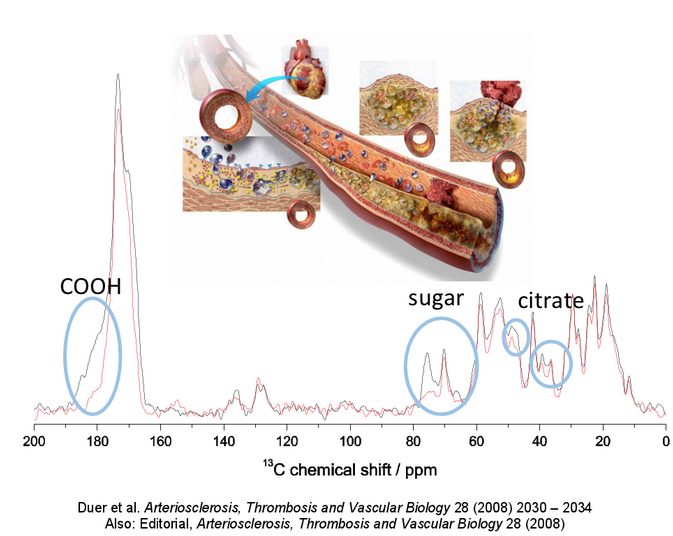
Nuestros primeros trabajos en este campo (Arteriosclerosis, Thrombosis and Vascular Biology, 2008) demostraron que las mismas moléculas responsables de la unión de las partículas de fosfato cálcico al hueso -azúcares funcionalizados- son las responsables de ese mismo proceso en la calcificación vascular. Actualmente estamos trabajando en la identificación de cuáles son estos azúcares, con la esperanza de poder diseñar inhibidores de su función en la calcificación vascular.
En nuestro trabajo más reciente hemos demostrado que la incorporación o no de citrato a las partículas de fosfato cálcico vascular tiene un enorme efecto tanto en el tamaño y la forma de las partículas como en lo tóxicas que son para las células (Biomateriales, 2013). De hecho, el citrato se incorpora habitualmente a los tejidos calcificados, incluido el hueso (Calcified Tissue International, 2013), muy probablemente porque el calcio se transporta a los lugares de calcificación en forma de complejos de citrato, y los pequeños poros de tamaño nanoscópico en los que suele producirse la calcificación no permiten que el citrato que lo transporta «se escape». Ahora estamos estudiando la posibilidad de que el citrato afecte notablemente a las propiedades mecánicas de las partículas de fosfato de calcio, y puede explicar por qué algunas placas vasculares calcificadas son estables y otras notablemente menos.
Una característica más de la calcificación vascular es que siempre va precedida inmediatamente de necrosis celular, por lo que estamos examinando qué moléculas celulares se depositan en la pared de los vasos sanguíneos como resultado de este proceso. Esto es lo que esperamos que nos permita determinar cuáles pueden ser los azúcares funcionalizados que unen las partículas de fosfato de calcio al tejido.
Colaboradores: Prof. Cathy Shanahan (Kings College de Londres), Dr. Jeremy Skepper (PDN, Universidad de Cambridge), Dra. Karin Muller (PDN, Universidad de Cambridge)
Financiación: Fundación Británica del Corazón