Bevezetés
Az előrehaladott krónikus vesebetegségben (ACKD) szenvedő, 30 ml/perc/1,73m2 alatti becsült glomeruláris filtrációs rátával (eGFR), a DOQI osztályozás szerint 4. és 5. stádiumban lévő idős betegek száma1 drámaian megnőtt.2 Egyes sorozatokban az elmúlt 25 évben megduplázódott.3 A mi területünkön az andalúziai vesetranszplantációs koordinációs adatrendszer (SICATA), az andalúziai dialízissel és transzplantációval kezelt vesebetegek adatbázisának 2013-as adatai szerint a 70 év feletti betegek a dialízisprogramokban az incidens betegek 38%-át, a prevalens betegek 41,4%-át tették ki.4 A kórházunkban 2013-ban történt ACKD-konzultációk között a 70 éves vagy idősebb felnőttek az incidens betegek 58%-át, a prevalens betegek akár 66%-át tették ki. A várható élettartam meghosszabbodása és az orvostudomány fejlődése hozzájárult ahhoz, hogy a veseérelmeszesedés és a diabetes mellitus (DM) kialakulásához szükséges idő megnövekedett. Az elmúlt években ezek a betegek a CKD előrehaladott stádiumának elérése előtt meghaltak.5 Jelenleg nem világos, hogy ebben a betegcsoportban a vesepótló terápia (RRT) a legjobb megoldás-e a konzervatív kezeléssel szemben, mivel nagy részük fokozott törékenységet mutat, magas függőségi indexekkel és magasabb komorbiditással, beleértve a DM-et, a több helyen előforduló ateroszklerózist, szívbetegséget, szívelégtelenséggel vagy anélkül, nehéz vaszkuláris hozzáférést stb. Ezért az RRT nem biztos, hogy javítja a túlélésüket11-13 , még kevésbé az életminőségüket. Ebben a tekintetben figyelembe kell venni, hogy az adott beteget hogyan érinti az életmódváltás magából a dialízis technikából adódóan (cserék a peritoneális dialízisben, utazás a dialízisközpontokba, az időbeosztás követése, más gondozókra vagy családtagokra való rászorultság stb.) és annak szövődményei (az ülések utáni funkciócsökkenés, a kórházi kezelések magas aránya, vénás katéterek használata és azok szövődményei stb.).14,15
Az idősebb ACKD-s betegek esetében jelenleg egyre nagyobb érdeklődés mutatkozik a konzervatívabb kezelés lehetőségének értékelése iránt.7 Pontosítani kell, hogy a konzervatív kezelés ebben a betegcsoportban nem jelentheti a “kezelés hiányát” vagy kevésbé speciális orvosi ellátást.8-10 A konzervatív kezelés az ACKD-klinikákon multidiszciplináris megközelítéssel történő betegellátást jelent, hogy a lehető legjobb életminőséget biztosítsuk a dialíziskezelésre nem alkalmas végstádiumú vesebetegek számára.
A vizsgálatunk céljai a következők voltak: feltárni a járóbeteg-rendelőnkben kezelt idős, incidens ACKD-s betegek (4. és 5. stádium) hosszú távú progresszióját, valamint visszamenőlegesen összehasonlítani a túlélést a dialízisre szoruló, 5. stádiumú CKD-s betegek csoportjában azokkal, akik konzervatív kezelést követtek.
Módszerek
Retrospektív, megfigyeléses vizsgálat, amely minden olyan 70 éves vagy annál idősebb betegre kiterjedt, akik 2007. január 1. és 2008. december 31. között a sevillai Hospital Universitario Virgen del Rocío kórház nefrológiai osztályának ACKD-klinikáján kezdték meg a követést (a kórház területe 1 400 000 lakost foglal magában), és akiknek a progresszióját 5 éven keresztül figyelték; a megfigyelési időszak vége 2013. december 31. volt. A betegek azonosítására és a nyomonkövetési információk összegyűjtésére a saját rendelőnk adatbázisát használtuk. Az andalúziai közegészségügyi rendszer által használt DAE rendszert (elektronikus adatplatform) a SICATA regiszterrel együtt az elektronikus orvosi nyilvántartás támogatására is használtuk.
A vesefunkciót az ACKD klinikán tett első látogatáskor az MDRD-4 egyenlet segítségével számítottuk ki, mint a kiindulási becsült GFR-t. Az MDRD-4 egyenlet segítségével. A vesefunkciót akkor is kiszámították, amikor a betegek az 5. stádiumba léptek (eGFR
15ml/min/1,73m2), abban az esetben, ha a beteg a követési időszak alatt elérte ezt a stádiumot. A következő adatokat vettük ki a betegek orvosi kartonjából: a vesebetegség oka, a vaszkuláris hozzáférés a hemodialízist megkezdő betegek esetében, a DM kórtörténete, ischaemiás szívbetegség (ischaemiás epizódként értelmezve), a Charlson-féle komorbiditási index kiszámítása, a klinikán a kilépés előtti követési időszak, valamint a kilépés oka (halál, dialízis vagy a megfigyelési időszak vége 2013. december 31-én). A meghalt betegek esetében a dátumot és az okot rögzítették, ha az a kórházunkban vagy otthon, egy korábban ismert betegségfolyamatot követően következett be. Nem tudtuk meghatározni a halál okát, ha a beteg más kórházban halt meg.
A különböző mennyiségi változókon leíró elemzést végeztünk a medián, valamint a 25. és 75. percentilis segítségével, mivel nem mutattak normális eloszlást; a minőségi változókat számban és százalékban fejeztük ki. A Mann-Whitney U-tesztet és a chi-négyzetpróbát használtuk a különbség elemzésére a dialízisben részesülő és a dialízisben nem részesülő betegek
ml/min/1,73m2 -es értéke, valamint a követés végén elhunyt és az életben lévő betegek között. Az elemzést mind a teljes csoport (314 beteg), mind az 5. stádiumú betegek (162 beteg) esetében elvégeztük. A Kaplan-Meier- és a log-rank-módszert használták a túlélés becslésére és összehasonlítására mindkét csoportban. A dialízis és más független változók túlélésre gyakorolt hatásának vizsgálatára a Cox-féle arányos veszélyek regresszióját alkalmaztuk. Először az egyes változók (életkor, eGFR, kórtörténetben szereplő DM, kórtörténetben szereplő iszkémiás szívbetegség, Charlson-index és dialíziskezelés) és a túlélés (függő változó) közötti összefüggést elemezték egymástól függetlenül egy kétváltozós regressziós elemzésben. Ezután a szignifikáns és a specifikus klinikai jelentőségűnek ítélt változókat bevonták a Cox-regressziós elemzésbe. Az IBM SPSS-19 statisztikai csomagot használták.Eredmények
Eredetileg 348 olyan beteget vizsgáltak, akik 70 évesek vagy idősebbek voltak, és akiket a megadott követési időszak alatt egymás után először láttak el az ACKD rendelőben. Az utánkövetés során 16 betegnek helyreállt a veseműködése, és elment/visszatért az általános nefrológiai klinikára. Hasonlóképpen, 18 beteg elveszett a nyomon követés során. Ez a 348 beteg az összes 571 beteg 61%-át tette ki annak az 571 különböző korú betegnek, akiket a felvételi időszak alatt először láttak. A végső mintát 314 beteg alkotta; közülük 242 beteg a 4. stádiumú CKD-vel kezdte a nyomon követést, és 90 (37%) az 5. stádiumba lépett. Az első látogatáskor (72 beteg esetében) vagy a követés során (a fent említett 90 beteg esetében) 162 beteg elérte az 5. stádiumot (eGFR
15ml/min/1,73m2). Az 1. ábra ezt az információt vázlatosan mutatja be.
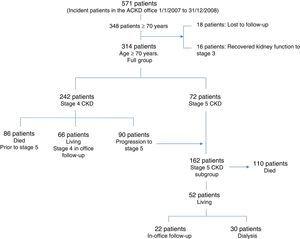
A betegek áramlási diagramja és progressziója a vizsgálatba való bevonásuk óta.
A betegek közül egyiket sem vetették el, annak ellenére, hogy néhány esetben az eGFR nagyobb volt, mint 30ml/min/1,73m2 , mivel enyhe átmeneti javulás következett be. Abban az esetben, amikor ez a javulás tartós volt, visszaküldték őket az általános nefrológiai klinikára. A teljes csoport (314 beteg) és az 5. stádiumú CKD-s betegek alcsoportjának (162) demográfiai adatait és egyéb jellemzőit az 1. táblázat tartalmazza. A 2. táblázat a két csoport túlélését mutatja a követés évei szerint, valamint a teljes túlélést az első látogatástól (kiindulási állapot) a követési időszak végéig vagy a halálozásig. Ami azt a 90 beteget illeti, akiknél az eGFR a 4. stádiumban kezdődött és az 5. stádiumba lépett, a túlélést attól az időponttól kezdve vettük figyelembe, amikor az eGFR 15 cm3/m/1,73m2 alatt volt.
Demográfiai adatok.
| Full group (n=314) | CKD 5 subgroup (n=162) | |
|---|---|---|
| Age in years, n (range) | 77 (74–81) | 77 (74–81) |
| Male, n (%) | 143 (46) | 89 (55) |
| Diabetes mellitus, n (%) | 157 (50) | 81 (50) |
| Charlson index, n (range) | 8 (7–9) | 7 (6–9) |
| Ischaemic heart disease, n (%) | 159 (51) | 78 (48) |
| Baseline eGFR (ml/min/1.73m2), n (range) | 20 (16–26) | 14 (12–14) |
| In-office follow-up (months), n (range) | 41 (13–64) | 15 (6–35) |
| Deaths, n (%) | 196 (64) | 110 (68) |
| Survival (months), median (25–75th percentile) | 56 (25–67) | 53 (29–67) |
Survival by year of follow-up and total.
| Full group (n=314) | CKD 5 subgroup (n=162) | |
|---|---|---|
| 1 year | 261 | 121 |
| 2 years | 235 | 97 |
| 3 years | 231 | 75 |
| 4 years | 169 | 52 |
| 5 years | 131 | 33 |
| Survival since baseline, months, median (25–75th percentile) | 56 (25–67) | 53 (29–67) |
| Survival since stage 5, months, median (25–75th percentile) | 33 (12–57) |
In the group of 69 patients who underwent dialysis (87% haemodialysis, 13% peritoneal dialysis), 35 patients (51%) had a vascular access, 18 patients (26%, in 10 cases vascular access was requested) started with a transitory venous catheter, type of access was unknown in 7 patients (10%), and 9 patients had a peritoneal catheter (13%). The median time in dialysis was 27 months (9–51) for the entire group of ≥70 y.o., 30 months (14–46) for the 46 patients ≥75 y.o., and 14 months (2–39) for the 15 patients ≥80 y.o. For the subgroup of 54 patients 70–80 y.o., the median time in dialysis was 30 months (10–52). None of the patients received a transplant.
Comparison of deaths vs. surviving patients (full group and stage 5 subgroup)
The difference between patients who died and alive was analysed; Table 3 displays the results in both the full group and in the subgroup with stage 5 CKD. The most frequent causes of death in the full group (196 deaths) were: cardiovascular disease in 137 patients (70%) and cancer in 24 patients (12%). Data regarding the cause of death was not available in 15 patients (8%).
Death vs. no death.
| Full group | Grade 5 CKD subgroup | |||||
|---|---|---|---|---|---|---|
| No death n=118 | Death n=196 | p | No death n=52 | Death n=110 | p | |
| Age in years, median (25–75th percentile) | 77 (73–79) | 77 (74–82) | 0.01 | 77 (73–80) | 77 (75–81) | 0.1 |
| Sex (M), n (%) | 69 (58) | 102 (52) | 0.1 | 29 (56) | 60 (55) | 0.5 |
| Diabetes mellitus, n (%) | 51 (43) | 106 (54) | 0.04 | 22 (42) | 59 (54) | 0.1 |
| Charlson index, median (25–75th percentile) | 8 (7–9) | 8 (7–9) | 0.9 | 7 (6–9) | 8 (6–9) | 0.2 |
| Ischaemic heart disease, n (%) | 52 (44) | 107 (55) | 0.03 | 23 (44) | 55 (50) | 0.3 |
| eGFR (ml/min/1.73m2), median (25–75th percentile) | 21.2 (16.8–26.5) | 19.7 (14.1–5.8) | 0.05 | 16.6 (14.3–20.8) | 15.1 (12.5–21.5) | 0.1 |
| Stage 5 eGFR (ml/min/1.73m2), median (25–75th percentile) | 13 (12.2–14.5) | 13.5 (12–14.3) | 0.3 | |||
| In-office follow-up (months), median (25–75th percentile) | 66 (60–74) | 25 (7–46) | 61 (35–70) | 25 (7–46) | ||
| In-office follow-up since stage 5 (months), median (25–75th percentile) | 30 (11–63) | 11 (3–24) | ||||
| Survival since baseline (months), median (25–75th percentile) | 69 (64–77) | 36 (12–50) | 70 (65–77) | 39 (15–56) | ||
| Survival since stage 5 (months), median (25–75th percentile) | 58 (39–71) | 21 (8–41) | ||||
| Dialysis, n (%) | 30 (25) | 39 (20) | 0.1 | 30 (58) | 39 (35) | 0.006 |
Comparison of dialysis vs. conservative treatment (subgroup of 162 stage 5 patients)
Table 4 shows the demographic data for the group comparing those who received dialysis and those who did not.
Dialysis vs. no dialysis stage 5 CKD subgroup (n=162).
| Dialysis n=69 | No dialysis n=93 | p | |
|---|---|---|---|
| Age, median (25–75th percentile) | 76 (73–79) | 78 (75–82) | 0.004 |
| Sex (M) | 35 (51%) | 54 (58%) | 0.2 |
| Diabetes mellitus | 34 (49%) | 47 (51%) | 0.5 |
| Charlson index, median (25–75th percentile) | 7 (6–8) | 8 (7–9) | |
| Ischaemic heart disease | 36 (52%) | 42 (45%) | 0.2 |
| In-office follow-up, months, median (25–75th percentile) | 10 (5–21) | 22 (5–42) | 0.008 |
| Survival, months | 65 (52–70) | 39 (14–60) | |
| Survival since stage 5, months, median (25–75th percentile) | 46 (27–62) | 21 (7–42) | |
| Stage 5 eGFR (ml/min/1.73m2), median (25–75th percentile) | 14 (11–14) | 14 (12–14) | 0.7 |
The Kaplan–Meier analysis confirmed that the survival was better in patients that were dialyzed: 69 vs. 93 patients in conservative treatment aged 70 or older (log-rank: 15.4; p
0.001). További részelemzést végeztek 120 75 éves vagy idősebb (medián 77 év; 25-75. percentilis: 74-81 év) betegnél (46 vs. 74 dialízis nélküli beteg), a túlélés magasabb volt a dializált betegeknél (log-rank: 8,9; p=0,003). Hasonlóképpen elemezték a 80 éves vagy annál idősebb betegek 55 fős csoportját (medián 82; 25-75. percentilis: 81-84 év, 15 vs. 40 dialízis nélküli beteg); ebben a csoportban a dialízisben részesülő betegek túlélése nem mutatott statisztikai növekedést a konzervatív kezeléshez képest (log-rank: 1,6; p=0,2). A 2. ábra a 3 betegcsoport túlélési görbéit mutatja életkor szerint.

A dialíziskezelés hatása a túlélésre korcsoportonként (5. stádiumú CKD-betegek): dialízis vs. nem dialízis.
Cox-regresszió (162 5. stádiumú beteg alcsoportja)
Hogy meghatározzuk, mely változók befolyásolják a túlélést ebben a csoportban az idő múlásával, Cox-regressziós elemzést végeztünk, a túlélési időt függő változóként használva. A kezdetben bivariátus regresszióval egymástól függetlenül értékelt változók közül a következő eredményeket találtuk: követési idő a rendelőben (HR: 0,95; p
0,001), kiindulási eGFR (MDRD-4) (HR: 0,96; p=0,001), életkor (HR: 1,04; p=0,008), dialízis (HR: 1,68; p=0,01). Nem volt statisztikailag szignifikáns összefüggés a nemmel, a Charlson-indexszel mért komorbiditással, a cukorbetegséggel vagy az iszkémiás szívbetegséggel a kórtörténetben.
A túléléssel kapcsolatos bivariáns regresszióban statisztikailag szignifikáns változókat és a klinikai jelentőséggel bíró, nem szignifikáns változókat (iszkémiás szívbetegség és DM) bevontuk a Cox-regressziós modellben az egyes változók hatásának meghatározásához: életkor, az MDRD-4 eGFR-rel mért vesefunkció, dialízis és a rendelőben töltött idő. Az iszkémiás szívbetegség kórtörténete, a DM kórtörténete és az életkor nem volt statisztikailag szignifikáns a többváltozós elemzésben. Az így kapott kockázati arányok azt mutatják, hogy vizsgálatunkban a betegek csoportjában a dialízis, a rendelőben töltött követési idő és a kiindulási vesefunkció voltak a legfontosabb változók a túlélés szempontjából (5. táblázat).
Cox-regresszió: a túlélést idővel befolyásoló változók.
| HR (95% CI) | p | |
|---|---|---|
| Age | 0.99 (0.95–1.04) | 0.8 |
| Diabetes mellitus | 1.06 (0.69–1.6) | 0.7 |
| Charlson index | 0.89 (0.79–1.03) | 0.1 |
| Ischaemic heart disease | 0.88 (0.59–1.32) | 0.5 |
| Baseline eGFR | 1.10 (1.06–1.14) | |
| Time in office | 0.93 (0.92–0.95) | |
| Treatment with dialysis | 0.05 (0.03–0.10) |
Influence of comorbidity on survival (full group and stage 5 subgroup)
An additional survival analysis was performed (Fig. 3) among the group of stage 5 patients with ischaemic heart disease (n=78) to determine whether dialysis still had a favourable effect on survival in this subgroup of patients. The results showed that dialysis did favour survival (36 dialysis vs. 42 without dialysis; log-rank 14.7; p
0.001). Similarly, the effect of dialysis in the group of patients with DM (n=81) was analysed, demonstrating that patients treated with dialysis had a better survival (34 vs. 47 patients without dialysis; log-rank 26; p0.001). A magas Charlson-indexű (7 fölötti, a csoport mediánja) betegek (n=80) körében a dialízissel kezelt betegek túlélése között szintén szignifikáns volt a különbség (log-rank 6,9; p=0,008).
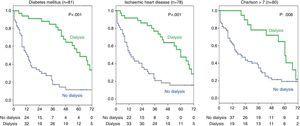
Az ischaemiás szívbetegséggel, diabetes mellitusszal vagy magas Charlson-féle komorbiditási indexszel rendelkező betegek alcsoportjai. A dialíziskezelés hatása a túlélésre.
A DM vagy ischaemiás szívbetegség és a magas Charlson-index hatását az 5. stádiumú CKD-s betegeknél szintén elemezték, és nem találtak jelentős különbségeket (4. ábra). A teljes csoportban (314 beteg) ez az elemzés azt mutatta, hogy az iszkémiás szívbetegség valóban befolyásolta a túlélést (amint azt a Chi-négyzet teszt, 2. táblázat) log-rank 4,2; p=0,04. As for DM, the difference is close to statistical significance (log-rank 3.3; p=0.06), and there were no differences in survival for a Charlson index over 8 (group median) (Fig. 5).
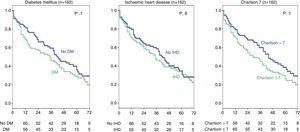
Influence of history of ischaemic heart disease, diabetes mellitus, and Charlson index on survival. Stage 5 chronic kidney disease subgroup (162 patients).
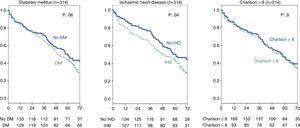
Influence of history of ischaemic heart disease, diabetes mellitus, and Charlson index on survival. Full group (314 patients).
Discussion
The results from our study in patients with advance age (≥70 years) with stage 5 CKD show that survival was higher in those treated with dialysis than in a conservative treatment; however this advantage is lost in patients ≥80 years. In addition to dialysis, survival in stage 5 patients was improved inpatients with a long time of follow up in the outpatient clinic and was not changed in relation to a higher comorbidity as measured by the Charlson index and a history of DM or ischaemic heart disease. Az összes beteget (314 beteg, 4. és 5. stádium) figyelembe véve a túlélés alacsonyabb volt azoknál a betegeknél, akiknek kórtörténetében DM és ischaemiás szívbetegség szerepelt.
Etikai és technikai okokból nem lehetséges randomizált vizsgálatokat végezni ezen a területen; számos, többnyire az Egyesült Királyságban végzett, megfigyelésen alapuló tanulmány figyelte meg a dialízisprogramokba bevont idős betegek klinikai kimenetelét, és néhány jelentésben összehasonlították a dializált és a konzervatív kezelésben részesülő idősek klinikai kimenetelét. Általánosságban kimutatták, hogy a betegek túlélése jobb dialízis mellett, bár ez az előny elveszik azoknál a betegeknél, akiknek kórtörténetében iszkémiás szívbetegség szerepel.11 A Charlson-indexszel16 mért komorbiditás, vagy a dialízis megkezdése után hat hónappal figyelembe vett több halálozási kockázati tényezővel rendelkező betegeknél17. Hasonlóképpen, a hosszabb túlélés nem feltétlenül jelentős, ha a kórházi kezeléssel töltött vagy a dialízisre szánt napokat levonjuk, amint azt Da Silva-Gane munkája is mutatja.16 A dialízissel kezelt betegek túlélése közötti 404 napos különbség bizonyos mértékig elvész, ha a hemodialízisre szánt 326 napot levonjuk. A peritoneális dialízis esete másképpen értelmezhető, mivel a betegeknek nem kell utazniuk.
A jelen tanulmány eredményei nagyon hasonlóak a korábban publikáltakhoz. Hussain tanulmányában18 , amelyben a miénkhez nagyon hasonló betegcsoporttal a 70 év feletti, 15 ml/perc/1,73m2 eGFR-rel rendelkező betegek túlélését hasonlították össze a konzervatívan kezelt betegek és a dialízissel kezelt betegek között, az általános túlélés javult, bár a mi tanulmányunkhoz hasonlóan a 80 év feletti betegeknél és a többek között a Charlson-indexszel mért magasabb komorbiditású betegeknél ez elveszett. Murtagh tanulmánya11 a miénkhez hasonlóan szintén azt figyelte meg, hogy a dialízissel kezelt betegek túlélése hosszabb volt, különösen a magasabb eGFR-rel rendelkező, az ACKD ambulanciákra korán beutalt betegek esetében. Nem világos, hogy ez a túlélési előny magából a dialízisből vagy a betegek megfelelő szűréséből és gondozásából származik-e ezeken a viziteken. Ez az előny azonban lényegesen elveszett azokban az esetekben, amelyek magasabb komorbiditási indexeket mutattak, különösen ischaemiás szívbetegség jelenlétében. Ezzel szemben a mi vizsgálatunkban nem találtunk komorbiditással kapcsolatos különbségeket az 5. stádiumú CKD csoportjában (a teljes, 314 betegből álló, 4. és 5. stádiumú csoportunkban megfigyeltünk különbséget), és a DM és ischaemiás szívbetegségben szenvedő betegek esetében a dialízisnek a túlélésre gyakorolt pozitív hatása továbbra is fennállt. Ennek egyik magyarázata lehet a betegek alacsonyabb száma, ami csökkenti a statisztikai erőt; emellett sok betegnek van DM-je és ischaemiás szívbetegsége is. A betegek mintája tehát homogén. Nem volt különbség a DM és az ischaemiás szívbetegség előfordulási gyakoriságában sem azok között, akik dialízisben részesültek, és azok között, akik nem, de különbség volt a dialízissel kezelt betegek fiatalabb korában és Charlson-indexében, ami arra utal, hogy a betegeket kiszűrték, és azok kerültek be a dialízisbe, akik fiatalabbak voltak és alacsonyabb komorbiditással rendelkeztek, ami a kezelés mellett a túlélésnek is kedvezett. Ez összhangban van a korábbi tanulmányokkal, amelyek a kezelés (dialízis vs. konzervatív) személyre szabásának fontosságára figyelmeztettek az egyes idős betegek esetében a komorbiditásuk alapján.6-10,14-16
A mi vizsgálatunkban azok a betegek (a teljes csoport 4. és 5. stádiumú CKD-vel, valamint az 5. stádiumú CKD csoportban), akik hosszú időn keresztül látogatták ambulanciánkat, jobb túléléssel rendelkeztek mind az egyéni elemzésben, mind pedig a különböző változókra való korrekció után a többváltozós elemzésben. Eredményeink hasonlóak más, korábban publikált eredményekhez, például De Nicola tanulmányához,19 amelyben az ACKD miatt felkeresett betegeket egy éven keresztül követték. Arra a következtetésre jutottak, hogy a hosszabb ideig látott betegeknél alacsonyabb volt a halálozási kockázat. Az ACKD rendelőkben végzett korábbi követés fontos tényező az ilyen betegek felkészítésében, hogy az egyes betegek helyzetének megfelelően válasszák meg a dialízis módját, ami az RRT rövid- és középtávú prognózisát is befolyásolhatja.20-22 A rendelőben tett látogatások rövid időtartama korrelált a korai halálozást okozó súlyos, nem CKD-vel kapcsolatos társbetegségekkel, amelyek nem függtek össze a rendelőben történő követéssel.
Egy másik figyelemre méltó pont a veseműködés lassú romlása betegeinknél a kiindulási állapot jelentős romlása ellenére, a medián eGFR 20ml/min/1,73m2 közelében volt (5 év követés után: 27% nem érte el az 5. stádiumot; 35% meghalt, mielőtt az 5. stádiumba lépett volna; 37% az 5. stádiumba lépett). Ezt a fejlődést már korábban leírták, és részben vagy sok esetben az albuminuria hiánya indokolhatja, ami gyakoribb az egyidejűleg alacsony filtrációs rátával és albuminuriával rendelkező betegeknél.23,24 Mindenesetre a jelenlegi ismeretek nem teszik lehetővé, hogy azonosítsuk azokat az ACKD-s betegeket, akik progresszióra fognak jutni, és azokat, akik nem. Vizsgálatunkban a halálozás lehetősége hasonló volt az 5. stádiumba való progresszióhoz azoknál a betegeknél, akik a 4. stádiumban kezdték a követést. Más vizsgálatokban a halálozás kockázata magasabb volt, mint a CKD végstádiumba való progresszióé.25,26 Lehetséges, hogy ha vizsgálatunkban alacsonyabb eGFR-t vettünk volna figyelembe, például 15ml/min/1,73m2 helyett 8-10ml/min/1,73m2 -t, akkor a halálozás valószínűsége egyértelműen magasabb lett volna, mint a progresszió és a dialíziskezelés megfontolásának valószínűsége.
A jelen vizsgálat korlátai közé tartozik, hogy nem álltak rendelkezésre olyan további adatok, amelyek potenciálisan befolyásolhatják a halálozást vagy a túlélést, például a család támogatása, az autonómia, az életminőségi adatok az RRT vagy a konzervatív kezelés megkezdése után. Ki kell emelni a dialízissel kezelt idősebb alcsoportok betegeinek csekély számát is. Ezt a vizsgálatot egyetlen központban végezték, és az eredmények nem feltétlenül érvényesek teljes mértékben más betegcsoportokra. Tanulmányunkból hiányoznak azokról a betegekről szóló információk, akik nem részesültek dialízisben, akár lemondtak a kezelésről, akár elutasították azt, akár orvosi ellenjavallatuk volt. Az eredmények, amelyek a dialízisben részesült betegek magasabb életkorát és Charlson-indexét mutatják, ez utóbbi lehetőséget teszik valószínűbbé, mivel a betegek egyértelműen szűrésre kerültek.
A vizsgálatot egyetlen központban végeztük, így előnye, hogy homogén betegpopulációról van szó, és hogy az alkalmazott kezelés minden betegnél egységes volt a jelenlegi CKD-betegkezelési irányelveink szerint. A felvételi időszak rövid volt, és ez kedvezett annak, hogy minden betegnél hasonló kritériumok és azonos gyógyszerek álljanak rendelkezésre, hasonló kezelésben részesüljön. Az is fontos, hogy a követési idő hosszú volt, több mint 5 év.
A többi vizsgálat betegeit a kezelési szándék vagy az RRT vagy a konzervatív kezelésre vonatkozó kezdeti döntés alapján hasonlítottuk össze. A mi vizsgálatunk a beteg által követett kezelés eredményeit hasonlítja össze, ami a valóságot tükrözi, és növeli adataink hasznosságát, amelyek a betegek tanácsadásának eszközeként használhatók. A betegek konkrét eredményekre kérdeznek rá, így dönthetnek a kezelés módjáról: Dialízis vagy konzervatív kezelés. A dialízissel történő kezelés sok esetben az életminőség romlásával jár, és vizsgálatunk szerint egyes esetekben még a túlélést sem hosszabbította meg a konzervatív kezelést követőkhöz képest; ezért a kezelést mindig személyre szabottan kell alkalmazni. Az olyan innovatív stratégiák, mint az idős ACKD-s betegek otthoni ápolása, akik elfogadják vagy választják a veseelégtelenség konzervatív kezelését annak legelőrehaladottabb fázisában, javíthatják a betegek és családjuk életminőségét, ahogyan azt hazánk néhány kórházában már megtették.27
Végeredményben az idős betegek (≥70 év) csoportjában megfigyeltük, hogy a dialíziskezelés javítja a túlélést a szűrővizsgálat alá vont betegeknél, alacsonyabb életkor és komorbiditási indexek mellett. Ennek az eredménynek kedvezett a hosszabb követési idő az ACKD irodában.
Érdekütközések
A szerzők kijelentik, hogy nincsenek összeférhetetlenségi okok.