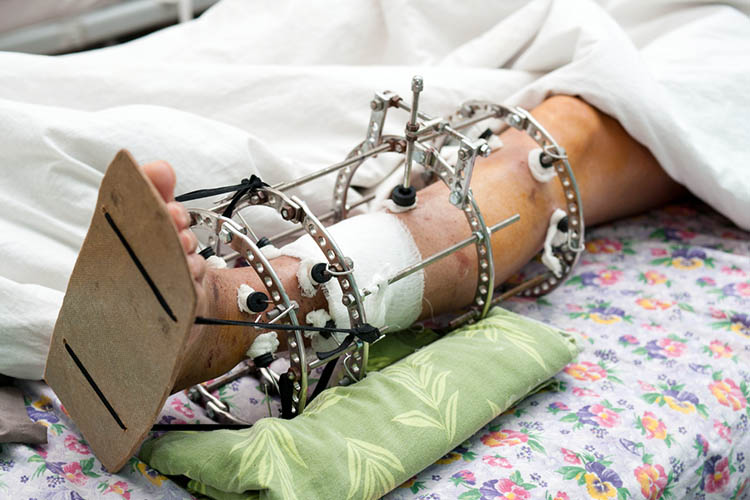
A külső rögzítő eszközöket arra használják, hogy törés vagy bizonyos ortopédiai problémák miatt a test egy adott részét immobilizálják, hogy lehetővé tegyék a csont gyógyulását (Singh 2016).
Ezek az eszközök több csontszegmens rögzítését és manipulálását is lehetővé teszik, ami egyébként nagyon nehéz lenne. Tűket, drótokat és merevítőket használnak, és akkor alkalmazzák őket, amikor az immobilizáció más lehetőségei (például gipszgipsz) nem lennének hatékonyak (Singh 2016; Walker 2012).
A fixációs eszközök alkalmazhatók végtaghossz-eltéréses műtéteknél, ideg- és ínjavításoknál, valamint törésekkel járó polytraumás betegeknél, hogy csak néhány esetet említsünk. Ide tartoznak a körkörös fixátorok, mint például a halo mellkasi merevítők, az Ilizarov-fixátorok és az egyoldali fixátorok (a körkörös fixátoroktól eltérően, mivel csak a végtag egyik oldalán helyezik el őket) (Singh 2016).
Risks of External Fixation Devices
There are many risks associated with the use of external fixation devices, including those posed by the device itself, as well as the initial injury that requires fixation.
Pin site complication rates range from 7% to 100%, with the majority of complications being infection. This broad range of numbers is problematic and is due to the lack of a universal classification for pin site infections (Walker 2012).
The risks of external fixation devices include:
- Infection – both pin site and osteomyelitis;
- Deep vein thrombosis (DVT) and pulmonary embolisms (PE);
- Aseptic loosening;
- Fracture or non-union of existing fracture; and
- Loss of reduction.
(Roberts et al. 2015; Vaidya et al. 2012)
A DVT és a PE szintén lehetséges szövődmények az ortopédiai műtéteket követően, ezért a külső rögzítő eszközzel rendelkezők esetében is lehetséges szövődmények. Ugyanakkor korlátozott bizonyíték van arra, hogy a vérrögöket maguknak az eszközöknek a használata okozhatja. Sokkal valószínűbb, hogy ezek inkább a műtét következményei (Roberts és mtsi., 2015).
A külső rögzítőn belüli csapok is meglazulhatnak. Ez aztán instabil rögzítőt hozhat létre, ami nem megfelelő környezetet eredményez a csontgyógyuláshoz, a végtag fokozott mozgását és a csapok helyének irritációját, ami gyakran a csapok helyének fertőzésének előjele. A csapok többféle okból is meglazulhatnak, az egyik ilyen ok, ha a csap nincs bevonva, ami rostos szövetképződéshez vezethet ott, ahol a csap a csonttal találkozik (Ferreira & Marais 2012).
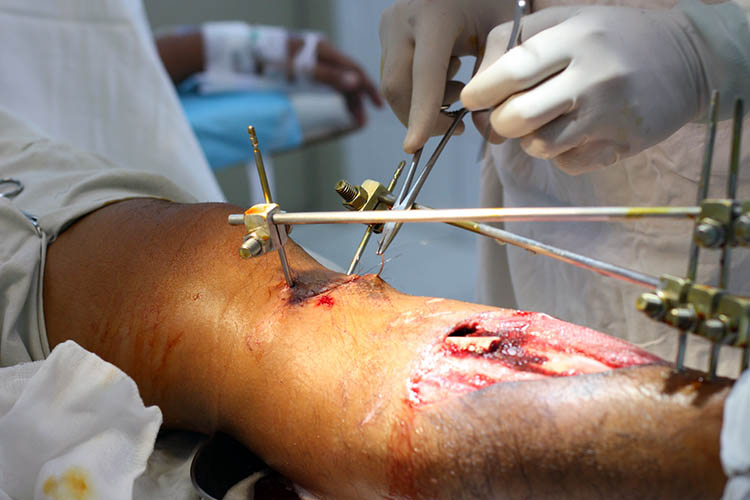
A csap helye fertőzés
A külső rögzítő eszközök egyik leggyakoribb kockázata a fertőzés. A tű helye nem tud begyógyulni, amíg a tű és a külső rögzítő a helyén van. Ezért alapvető fontosságú, hogy a szúrás helyét rendszeresen ápolják, hogy csökkentsék az esetleges fertőzés kockázatát.
A szúrás helyének sebellátását úgy is lehet szemlélni, hogy egy szúrt sebre gondolunk: egy szúrt seb nem tud begyógyulni, ha a kés még mindig a sebben van. A sebhely gyógyulását a tű jelenléte akadályozza, ezért a sebellátás e helyek tisztán tartása és fertőzésmentessége körül forog (Davies et al. 2005).
Lapozd: Wound Care and Wound Wound Healing Guide
Sok egyéni tényező is növeli a tűszúrás helyén kialakuló fertőzés kockázatát. Ezek közé tartozik a beteg életkora, a már meglévő egészségügyi állapotok, az ok, amiért szüksége van a külső rögzítő eszközre, és az eszköz használatának időtartama.
Egy tanulmány szerint az időjárás is hatással lehet a tűszúrás helyén kialakuló fertőzésekre, a melegebb évszakokban magasabb a fertőzések aránya (Kao et al. 2015).
A tűszúrás helyén kialakuló fertőzés kockázata nő, minél hosszabb ideig van a rögzítő eszköz a helyén. A tűhelyi fertőzések általában cellulitiszként kezdődnek, és a kezelés a fertőzés típusától függ.
A legtöbb esetben egy kisebb felületes fertőzés a tűhely fokozott gondozásával kezelhető, orális antibiotikum-terápiával együtt (Walker 2012). A legtöbb fertőzés reagál a szájon át szedhető antibiotikumokra, mivel általában Staphylococcus Aureus fertőzés okozza, de néha mélyebb szövetekbe és csontokba terjed, csontvelőgyulladást, szeptikus ízületi gyulladást és egyes esetekben vérmérgezést okozva (Walker 2012).
Ha súlyos fertőzés lép fel, a rögzítés stabilitása károsodhat. Ez a tű vagy drót eltávolítását eredményezheti, de a fertőzés még az eltávolítás után is fennállhat (Davies és mtsi. 2005). Szerencsére a fertőzések nagyobb valószínűséggel felszínesek, mint súlyosak. Azonban még egy felületes fertőzés is fájdalmat okozhat, és akadályozhatja a beteg gyógyulását és rehabilitációját (Davies és mtsi. 2005).
A potenciálisan fertőzött tűhelyek korai felismerése elengedhetetlen a szövődmény hatékony kezeléséhez. Ez magában foglalja az összes tűhely dokumentálását és nyomon követését a tűhelyek rendszeres ápolásával. A személyzetnek és a betegeknek különös figyelmet kell fordítaniuk az erythema, az érzékenység, a duzzanat és a folyás jelenlétére és mértékére (Walker 2012).
Tűhelyápolás
Kevés bizonyíték van arra, hogy a tűhelyápolás egyik típusát a másikhoz képest támogatni lehetne, és ez annak tudható be, hogy nincs validált osztályozási rendszer vagy definíció a tűszúrás helyén jelentkező fertőzésekre (Lee et al. 2011).
Egyik protokoll antiszeptikus oldatokat alkalmaz, míg mások nyomókötést használnak a bőr és a tű közötti mozgás korlátozására (Davies és mtsi. 2005). A nyomókötés használata különösen előnyös lehet az ízületek közelében lévő tűs helyek esetében, amelyek a nagyobb mozgás miatt hajlamosabbak a fertőzésre (Davies és mtsi. 2005).
Az egyértelmű bizonyítékok hiánya miatt sok ellentmondás van a tűs helyek kezelésével és a tűs helyek fertőzéseinek megelőzésével kapcsolatban. A kezelés célja azonban a tűk és a drótok kolonizációjának megelőzése és ezáltal a fertőzés megelőzése kell, hogy legyen (Walker 2012) a tűk helyének rendszeres ápolásával.
A tűk helyének ápolásának népszerű módszere normál sóoldat vagy antimikrobiális szer és géz használata a tűk helyének tisztítására. Ez történhet naponta kétszer, naponta vagy akár hetente is, a protokolloktól függően (Lee és mtsi. 2011).
A tűszúrási helyek ápolására vonatkozó protokollok számos tényezőtől függenek, és gyakran eltérnek a sebész és a személyzet preferenciáitól, a szokásoktól, a konszenzustól és a sebellátás alapelveitől függően (Davies és mtsi. 2005). Ne feledjük, hogy a tűszúrás helyén nem a teljes gyógyulás a cél, ezért egyes sebápolási technikák nem megfelelőek lehetnek (Davies et al. 2005).
A személyzetnek gondoskodnia kell arról is, hogy a betegeket felvilágosítsák a fertőzés jeleiről és tüneteiről, hogy a szövődményeket nyomon lehessen követni. A betegeket fel kell világosítani a sérülésük vagy műtétjük és a külső rögzítő eszköz használata miatt rájuk kényszerített korlátozásokról is, például arról, hogy az érintett végtagon keresztül nem viselhetnek súlyt. Fontos továbbá, hogy a végtagot a műtét után és minden olyan esetben, amikor a beteg nem mobilizál, meg kell emelni. Ez segít csökkenteni az ödémát a csapok körül, és ezáltal javítja a környezetet a csapok helye körül (Ferreira & Marais 2012).
Következtetés
A külső rögzítő eszközök számos kockázattal és előnnyel járnak a beteg számára. Az egyértelmű konszenzusok hiánya miatt a tűhelyi fertőzések és a protokollok sok megbízható bizonyítékkal nem rendelkeznek. Ezért számos protokoll és gyakorlat számos tényezőtől függően változik. Fontos, hogy a külső rögzítő eszközzel ellátott beteg bármilyen ellátása az adott személyre és sérüléseire szabott legyen.
Kiegészítő források
- Sebápolási útmutató a gyakorlathoz
- Davies R, Nayagam, S & Holt, N 2005, “The Care of Pin Sites with External Fixation”, The Journal of Bone and Joint Surgery, vol. 87, pp. 716-9, megtekintve 2020. október 16., https://www.researchgate.net/publication/7883392_The_care_of_pin_sites_with_external_fixation
- Ferreira, N & Marais, LC 2012, ‘Prevention and Management of External Fixator Pin Track Sepsis’, Strategies in Trauma and Limb Reconstruction, vol. 7 no. 2, pp. 67-72, megtekintve 2020. október 16. https://link.springer.com/article/10.1007/s11751-012-0139-2
- Kao, HK, Chen, MC, Lee, WC, Yang, WE & Chang, CH 2015, ‘Seasonal Temperature and Pin Site Care Regimen Affect the Incidence of Pin Site Infection in Pediatric Supracondylar Humeral Fractures’, BioMed Research International, megtekintve 2020. október 16., https://www.hindawi.com/journals/bmri/2015/838913/
- Lee, CK, Chua, YP & Saw, A 2011, ‘Antimicrobial Gauze as a Dressing Reduces Pin Site Infection’, Clinical Orthopaedics and Related Research, megtekintve 2020. október 16., https://pubmed.ncbi.nlm.nih.gov/21842299/
- Roberts, JS, Panagiotidou, A, Sewell, M, Calder, P & Goodier, D 2015, ‘The Incidence of Deep Vein Thrombosis and Pulmonary Embolism with the Elective Use of External Fixators,’ Strategies in Trauma and Limb Reconstruction, vol. 10, no. 2, pp. 67-71, megtekintve 2020. október 16., https://link.springer.com/article/10.1007/s11751-015-0219-1
- Singh, A 2016, ‘External Fixation Devices – Concept and Use’, Bone and Spine, megtekintve 2020. október 16., https://boneandspine.com/external-fixation-devices/
- Vaidya, R, Kubiak, EN, Bergin, PF, Dombroski, DG, Critchlow, RJ, Sethi, A & Starr, AJ 2012, ‘Complications of Anterior Subcutaneous Internal Fixation for Unstable Pelvis Fractures: A Multicenter Study”, Clinical Orthopaedics and Related Research, vol. 470, no. 8, pp. 2124-31, megtekintve 2020. október 16., https://pubmed.ncbi.nlm.nih.gov/22219004/
- Walker, J 2012, “The problem with pin site infection”, Journal of Nursing and Care, megtekintve 2020. október 16., https://www.hilarispublisher.com/open-access/the-problem-with-pin-site-infection-2167-1168.1000e111.pdf