Queste informazioni spiegano cos’è un catetere a tunnel e come viene posizionato. Ci sono anche delle linee guida generali per la cura del tuo catetere a tunnel a casa. Un catetere a tunnel è un tipo di catetere venoso centrale (CVC).
- Informazioni sui cateteri a tunnel
- Prima della tua procedura
- Chiedi dei tuoi farmaci
- Trasformatori di sangue
- Medicinali per il diabete
- Diuretici (pillole d’acqua)
- Rimuovi i dispositivi dalla tua pelle
- Organizza qualcuno che ti porti a casa
- Tell us if you’re sick
- Note the time of your appointment
- Il giorno prima della procedura
- Istruzioni per mangiare prima della procedura
- Il giorno della procedura
- Istruzioni per bere prima della procedura
- Things to remember
- What to bring with you
- Cosa aspettarsi
- Durante la vostra procedura
- Dopo la procedura
- Il tuo kit di emergenza
- Your catheter exit site
- La tua incisione sul collo
- Curare il tuo catetere tunnellizzato a casa
- Cosa fare se il catetere perde
- Cosa fare se la medicazione Tegaderm è danneggiata, allentata o sporca
- What to do if your Tegaderm dressing is wet
- What to do if your disinfection cap falls off
- What to do if your needleless connector falls off
- Guida per la doccia
- Usa una copertura impermeabile
- Usare il detergente per la pelle Hibiclens®
- Istruzioni per l’utilizzo di Hibiclens
- Punti importanti da ricordare quando si utilizza Hibiclens
Informazioni sui cateteri a tunnel
Un catetere a tunnel è un catetere flessibile (tubo sottile) che viene inserito in una vena del petto. Ci sono molti tipi diversi di cateteri a tunnel. Il tuo medico deciderà quale tipo è meglio per te.
Tutti i cateteri a tunnel sono inseriti sotto la tua pelle e in una grande vena vicino al tuo cuore. Fuori dal tuo corpo, il catetere si divide in 1, 2 o 3 tubi più piccoli chiamati lumi. Ogni lume ha un morsetto, un connettore senza ago (chiamato anche clave), e un cappuccio di disinfezione all’estremità (vedi Figura 1).
Un catetere tunnelato può essere usato per:
- Prelevare campioni di sangue
- Dare liquidi
- Dare chemioterapia e altri farmaci
- Dare trasfusioni di sangue
- Dare nutrimento per via endovenosa
Avere un catetere a tunnel può aiutare a ridurre il numero di punture d’ago. Un catetere a tunnel può rimanere nel tuo corpo anche per alcuni anni. Il medico lo rimuoverà quando non ne avrà più bisogno.
Avere un catetere a tunnel non dovrebbe impedirle di svolgere le sue normali attività, come il lavoro, la scuola, l’attività sessuale, la doccia e l’esercizio fisico leggero. Eviti gli sport di contatto, come il calcio e il football, mentre il catetere è in posizione. Chieda al suo medico o all’infermiere di qualsiasi attività prima di iniziarla.
Avrà una procedura per posizionare il suo catetere a tunnel. La sua infermiera le dirà come prepararsi per la procedura. Le insegneranno anche come prendersi cura del suo catetere a tunnel dopo la procedura. Puoi avere un assistente, un membro della famiglia o un amico che impari con te.
Prima della tua procedura
Chiedi dei tuoi farmaci
Potresti dover smettere di prendere alcuni dei tuoi farmaci prima della procedura. Parla con il tuo fornitore di assistenza sanitaria su quali farmaci sono sicuri per te di smettere di prendere. Abbiamo incluso alcuni esempi comuni qui sotto.
Trasformatori di sangue
Se prendi un diluente del sangue (farmaco che influisce sul modo in cui il sangue si coagula), chiedi all’operatore sanitario che esegue la procedura cosa fare. Le loro informazioni di contatto sono elencate alla fine di questa risorsa. Se ti raccomandano di smettere di prendere il farmaco dipende dal tipo di procedura che stai facendo e dal motivo per cui stai prendendo gli anticoagulanti.
Non smettere di prendere il tuo farmaco anticoagulante senza parlarne con il tuo fornitore di assistenza sanitaria.
| Esempi di diluenti del sangue | |||
|---|---|---|---|
| apixaban (Eliquis®) | dalteparin (Fragmin®) | meloxicam (Mobic®) | ticagrelor (Brilinta®) |
| aspirin | dipyridamole (Persantine®) | nonsteroidal anti-inflammatory drugs (NSAIDs) such as ibuprofen (Advil®, Motrin®) or naproxen (Aleve®) | tinzaparin (Innohep®) |
| celecoxib (Celebrex®) | edoxaban (Savaysa®) | pentoxifylline (Trental®) | warfarin (Jantoven®, Coumadin®) |
| cilostazol (Pletal®) | enoxaparin (Lovenox®) | prasugrel (Effient®) | |
| clopidogrel (Plavix®) | Fondaparinux (Arixtra®) | rivaroxaban (Xarelto®) | |
| dabigatran (Pradaxa®) | heparin (shot under your skin) | sulfasalazine (Azulfidine®, Sulfazine®) | |
Read our resource Common Medications Containing Aspirin, Other Nonsteroidal Anti-inflammatory Drugs (NSAIDs), or Vitamin E. Ha informazioni importanti sui farmaci che dovrai evitare prima della tua procedura e quali farmaci puoi prendere al loro posto.
Medicinali per il diabete
Se prendi l’insulina o altri farmaci per il diabete, chiedi all’operatore sanitario che ti prescrive il farmaco cosa devi fare la mattina della tua procedura. Potrebbe essere necessario cambiare la dose prima della procedura. I suoi operatori sanitari controlleranno il suo livello di zucchero nel sangue durante la procedura.
Diuretici (pillole d’acqua)
Se prende dei diuretici (farmaci che la fanno urinare più spesso), chieda all’operatore sanitario che esegue la procedura cosa fare. Potrebbe essere necessario smettere di prenderli il giorno della procedura. I diuretici sono talvolta chiamati pillole dell’acqua. Alcuni esempi sono la furosemide (Lasix®) e l’idroclorotiazide.
Rimuovi i dispositivi dalla tua pelle
Se indossi uno dei seguenti dispositivi sulla tua pelle, il produttore ti raccomanda di rimuoverlo prima della tua scansione o procedura:
- Monitoraggio continuo del glucosio (CGM)
- Pompa di insulina
Consulta il tuo operatore sanitario per programmare il tuo appuntamento più vicino alla data in cui devi cambiare il dispositivo. Assicurati di avere con te un dispositivo in più da mettere dopo la scansione o la procedura.
Se non sei sicuro di come gestire il tuo glucosio mentre il tuo dispositivo è spento, parla con l’operatore sanitario che gestisce la tua cura del diabete prima del tuo appuntamento.
Organizza qualcuno che ti porti a casa
Devi avere un partner responsabile che ti porti a casa dopo la procedura. Un accompagnatore responsabile è qualcuno che può aiutarti a tornare a casa in sicurezza e riferire le preoccupazioni ai tuoi fornitori di assistenza sanitaria, se necessario. Make sure to plan this before the day of your procedure.
If you don’t have a responsible care partner to take you home, call one of the agencies below. They’ll send someone to go home with you. There’s usually a charge for this service, and you’ll need to provide transportation. It’s okay to use a taxi or car service, but you must still have a responsible care partner with you.
| Agencies in New York | Agencies in New Jersey | ||||||||||||||||||
| Partners in Care: 888-735-8913 | Caring People: 877-227-4649 | ||||||||||||||||||
| Caring People: 877-227-4649 |
Tell us if you’re sick
If you get sick (such as have a fever, cold, sore throat, or the flu) before your procedure, call your doctor in Interventional Radiology. You can reach them Monday through Friday from 9:00 am to 5:00 pm. After 5:00 pm, during the weekend, and on holidays, call 212-639-2000 and ask for the Interventional Radiology fellow on call.
Note the time of your appointment
A staff member from Interventional Radiology will call you 2 business days (Monday through Friday) before your procedure. If your procedure is scheduled on a Monday, they’ll call you on the Thursday before. Se non ricevi una chiamata entro le 12:00 del giorno lavorativo precedente la tua procedura, chiama il 646-677-7001.
Il membro dello staff ti dirà a che ora arrivare in ospedale per la tua procedura. Ti ricorderanno anche dove andare.
Usa quest’area per annotare la data, l’ora e il luogo della tua procedura:
Se hai bisogno di cancellare la tua procedura per qualsiasi motivo, chiama l’operatore sanitario che l’ha programmata per te.
Il giorno prima della procedura
Istruzioni per mangiare prima della procedura
Non mangiare nulla dopo mezzanotte la sera prima della procedura. Questo include caramelle dure e gomme da masticare.
Il giorno della procedura
Istruzioni per bere prima della procedura
Puoi bere un totale di 12 once di acqua tra mezzanotte e 2 ore prima dell’orario di arrivo previsto. Non beva nient’altro.
Non beva nulla a partire da 2 ore prima del suo orario di arrivo previsto. This includes water.
Things to remember
- Take only the medications your doctor told you to take the morning of your procedure. Take them with a few sips of water.
- Don’t apply cream (thick moisturizers) or petroleum jelly (Vaseline®) anywhere on your chest.
- Don’t wear eye makeup.
- Remove any jewelry, including body piercings.
- Leave all valuables (such as credit cards and jewelry) at home.
- If you wear contact lenses, wear your glasses instead, if you can. If you don’t have glasses, please bring a case for your contacts.
What to bring with you
- A list of the medications you take at home.
- Medications for breathing problems (such as inhalers), if you take any.
- Medicine per il dolore al petto, se ne prendi.
- Una custodia per i tuoi occhiali o lenti a contatto.
- Il tuo modulo di delega dell’assistenza sanitaria e altre direttive anticipate, se le hai completate.
- Se usi una macchina CPAP o BiPAP per dormire di notte, porta la tua macchina con te, se puoi. Se non può portare la sua macchina con lei, gliene daremo una da usare mentre è in ospedale.
Cosa aspettarsi
Una volta arrivato in ospedale, i medici, le infermiere e gli altri membri del personale le chiederanno di dire e sillabare il suo nome e la sua data di nascita molte volte. Questo è per la tua sicurezza. Le persone con lo stesso nome o un nome simile potrebbero avere una procedura lo stesso giorno.
Durante la vostra procedura
Prima di tutto, riceverete un’iniezione anestetica (shot) alla base del collo e sul petto sotto la clavicola. Una volta che le aree sono intorpidite, il medico farà delle piccole incisioni (tagli chirurgici). Metteranno il catetere attraverso l’incisione sul petto e lo faranno passare sotto la pelle fino all’incisione alla base del collo. Poi, infileranno il catetere nella tua vena (vedi Figura 2). Useranno una scansione per immagini per aiutarli a vedere il catetere mentre fanno questo.
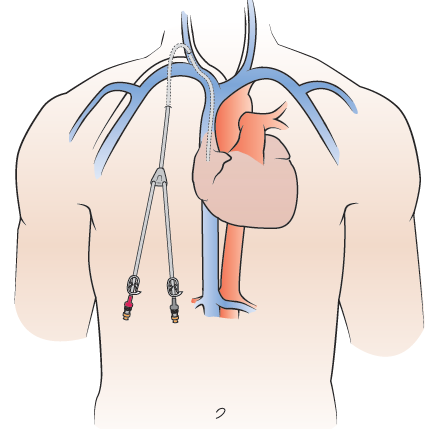
Una volta che il catetere è in vena, il medico userà Steri-Strips™ (nastro chirurgico) per chiudere l’incisione alla base del collo. Il medico cucirà il catetere alla pelle nel punto in cui lascia il corpo (il sito di uscita). Questo manterrà il catetere in posizione.
Al termine della procedura, il medico metterà una medicazione di garza (benda) sull’incisione sul collo e una medicazione Tegaderm™ sul sito di uscita del catetere.
Dopo la procedura
Dopo la procedura, sarai portato in sala di recupero. Rimarrai nella sala di recupero fino a quando sarai pronto a spostarti nella tua stanza d’ospedale o ad essere dimesso dall’ospedale.
Potresti avere un po’ di sanguinamento e un leggero fastidio sul lato di uscita del catetere. Questo può durare da 1 a 3 giorni dopo il posizionamento del catetere. Se ha un’emorragia dal sito di uscita, applichi una pressione e un impacco freddo sulla zona. Chiama il tuo medico o infermiere se il sanguinamento e il disagio peggiorano in qualsiasi momento.
Non fare la doccia per 24 ore dopo la procedura.
Il tuo kit di emergenza
Il tuo infermiere ti darà un kit di emergenza prima della tua procedura o prima che tu venga dimesso dall’ospedale. The emergency kit has:
- 1 toothless clamp
- 1 dressing change kit. The kit includes:
- 2 face masks
- Alcohol-based (Purell®) hand wipe
- Disposable drape
- 2 pairs of nitrile gloves (sterile gloves)
- Chloroprep® applicator
- Alcohol pads
- No Sting swab stick
- 3 needless connectors
- Tegaderm CHG dressing
- Disinfection caps
- Your doctor’s office and emergency telephone numbers.
Keep your emergency kit with you at all times. You will need it if your catheter is leaking, your Tegaderm dressing is damaged or comes off, or your needleless connector or disinfection cap falls off.
Your catheter exit site
You might need to have your Tegaderm dressing changed within 48 hours (2 days) of your procedure. Your doctor or nurse will tell you if you do.
You should always have a Tegaderm dressing over your exit site while your tunneled catheter is in place. La medicazione Tegaderm aiuta a prevenire l’infezione.
La tua incisione sul collo
Due giorni dopo la tua procedura, puoi rimuovere la benda di garza sopra la piccola incisione sul collo. Non c’è bisogno di mettere un nuovo bendaggio sopra l’incisione.
Lascia gli Steri-Strips al loro posto fino a quando iniziano a staccarsi. Questo dovrebbe accadere circa 3 a 5 giorni dopo la procedura.
Curare il tuo catetere tunnellizzato a casa
- Chiudi i lumi quando il tuo catetere non è in uso.
- Tieni il tuo catetere sicuro in ogni momento per evitare di tirarlo. Chiedi alla tua infermiera il modo migliore per fissare il catetere. Puoi attaccare i lumi alla pelle con del nastro adesivo, infilarli nel reggiseno, o avvolgerli nel nastro medico e appuntare il nastro ai tuoi vestiti. Don’t put tape over the connection site (where the needleless connector connects to the lumens).
- Check your exit site every day for:
- Redness
- Tenderness
- Leakage
- Swelling
- Bleeding
If you have any of these signs or symptoms, call your doctor. You might have an infection.
- La sua medicazione Tegaderm, i connettori senza ago e i tappi di disinfezione dovranno essere cambiati e il suo catetere dovrà essere lavato almeno una volta a settimana. È meglio se può venire in una sede del Memorial Sloan Kettering (MSK) in modo che un’infermiera possa fare queste cose. Se non può recarsi in una sede MSK, l’infermiere la aiuterà a prendere altri accordi. Contatta sempre il tuo medico o l’infermiere se hai delle domande.
Cosa fare se il catetere perde
- Chiudi il catetere sopra la perdita.
- Sposta la pinza bianca sul catetere in modo che sia sopra la perdita, se puoi.
- Se non puoi usare la pinza bianca, usa la pinza nel tuo kit di emergenza.
- Pulisci l’area che sta perdendo con un tampone di alcool.
- Chiama subito l’ufficio del tuo medico.
Cosa fare se la medicazione Tegaderm è danneggiata, allentata o sporca
- Non togliere la medicazione danneggiata, allentata o sporca. Put a new Tegaderm dressing over it.
- Call your doctor’s office right away.
What to do if your Tegaderm dressing is wet
- Don’t take off the wet Tegaderm dressing. Don’t put another dressing over it.
- Call your doctor’s office right away.
What to do if your disinfection cap falls off
Throw the disinfection cap that fell off in the trash. Don’t put it back on the lumen.
To put on a new disinfection cap:
- Clean your hands with soap and water or an alcohol-based hand sanitizer.
- Get a new disinfection cap from your emergency kit. Remove the cap from the strip.
- Hold the needleless connector in one hand. With your other hand, gently push and twist the new disinfection cap onto the end of the needleless connector.
What to do if your needleless connector falls off
Throw the needleless connector that fell off in the trash. Don’t put it back on the lumen.
To put on a new needleless connector:
- Gather your supplies. You will need:
- 1 pair of nonsterile gloves
- 2 alcohol pads
- 1 new needleless connector
- 1 new disinfection cap
- Clean your hands with soap and water or an alcohol-based hand sanitizer. Put the gloves on.
- Get your supplies ready.
- Open 1 of the alcohol pad packets, but leave the alcohol pad inside.
- Open the needleless connector packet, but leave the needleless connector inside.
- Pull the tab to take the cover off the disinfection cap, but leave the disinfection cap inside its plastic holder.
- Open the other alcohol pad packet. Using the alcohol pad inside, pick up the lumen with your nondominant hand (the hand you don’t write with). Hold it close to the end (see Figure 3).
- Pick up the other, open alcohol pad with your dominant hand (the hand you write with). Strofina l’estremità aperta del lume con il tampone di alcol per 15 secondi, poi butta il tampone di alcol nel cestino. Lascia asciugare il lume per 15 secondi. Continua a tenerlo con il tampone di alcol nella mano non dominante.
- Prendi il nuovo connettore senza ago con la mano libera. Se ha un coperchio, toglierlo. Puoi farlo usando le nocche dell’altra mano. Poi, girare il nuovo connettore senza ago sull’estremità del lume (vedi Figura 3). Tenere il lume con il tampone di alcol nella mano non dominante.
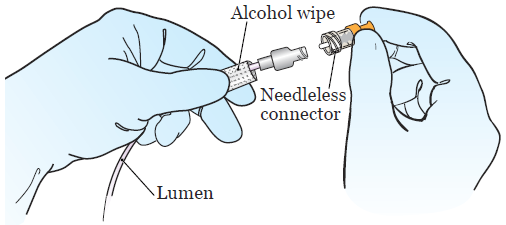
Figura 3. Torsione sul nuovo connettore senza ago - Prendere il supporto di plastica con il cappuccio di disinfezione con la mano libera. Spingere e torcere delicatamente il cappuccio di disinfezione sull’estremità del connettore senza ago. Una volta attaccato, togliere il supporto di plastica e gettarlo via.
- Togliere i guanti. Pulisciti le mani.
Chiamate il vostro medico o infermiere dopo aver cambiato il connettore senza ago.
Guida per la doccia
Seguite le istruzioni in questa sezione quando fate la doccia. Non immergere il catetere nell’acqua (come nella vasca da bagno o in piscina).
Per maggiori informazioni sulla doccia con un catetere a tunnel, guarda Fare la doccia con un catetere venoso centrale (CVC).
Usa una copertura impermeabile
Puoi fare la doccia con il catetere in posizione usando una copertura impermeabile monouso che va sopra la medicazione (come Aquaguard®). Puoi acquistare le coperture impermeabili online.
Ogni volta che fai la doccia, copri completamente la tua medicazione Tegaderm con una nuova copertura impermeabile per evitare che si bagni. Per mettere la copertura impermeabile:
- Togliere le strisce superiori e laterali.
- Posizionare il bordo superiore sopra la medicazione. Non lasciare che il nastro della copertura impermeabile tocchi la medicazione Tegaderm. Può sollevare la medicazione quando si rimuove la copertura impermeabile dopo la doccia. Lisciare la copertura sopra la medicazione.
- Togliere la striscia inferiore. Assicurarsi che il bordo inferiore della copertura impermeabile sia sotto la medicazione e che i lumi del catetere siano infilati nella copertura impermeabile e completamente coperti. Liscia il bordo inferiore verso il basso.
Non fare la doccia per più di 15 minuti. Usare acqua calda, non calda. Questo aiuterà a non far staccare la copertura impermeabile.
Dopo la doccia, asciugare la copertura impermeabile prima di toglierla.
Usare il detergente per la pelle Hibiclens®
Mentre il catetere a tunnel è in posizione, è molto importante mantenere la pelle pulita per ridurre il rischio di infezioni. Lavati con Hibiclens ogni giorno mentre il tuo catetere a tunnel è in posizione.
Hibiclens è un detergente per la pelle che uccide i germi fino a 24 ore dopo il suo utilizzo. Ha un forte antisettico (liquido usato per uccidere germi e batteri) chiamato clorexidina gluconato (CHG). Fare la doccia con Hibiclens aiuterà ad abbassare il rischio di infezione.
È possibile acquistare Hibiclens da qualsiasi farmacia locale o online. Ti verrà mandato a casa con una piccola bottiglia quando sarai dimesso dall’ospedale.
Istruzioni per l’utilizzo di Hibiclens
- Usa il tuo normale shampoo per lavare i capelli. Sciacquare bene la testa.
- Utilizzare il sapone normale per lavare il viso e la zona genitale. Sciacquare bene il corpo con acqua calda.
- Aprire il flacone di Hibiclens. Versare un po’ di soluzione nella mano o in un panno pulito.
- Allontanarsi dal getto della doccia per evitare di risciacquare gli Hibiclens troppo presto.
- Rubare gli Hibiclens delicatamente sul corpo dal collo ai piedi. Non mettere gli Hibiclens sul viso o sulla zona genitale.
- Ritornare nel flusso della doccia per risciacquare gli Hibiclens con acqua calda.
- Assicurarsi con un asciugamano pulito dopo la doccia.
- Non mettere su qualsiasi lozione, crema, deodorante, trucco, polvere o profumo dopo la doccia.
Punti importanti da ricordare quando si utilizza Hibiclens
- Non usare sapone normale, lozione, crema, polvere o deodorante senza parlare prima con la tua infermiera. Se siete in ospedale, il vostro infermiere potrebbe darvi una lozione che è possibile utilizzare dopo aver utilizzato Hibiclens.
- Non utilizzare Hibiclens sulla testa, viso, orecchie, occhi, bocca, zona genitale, o su ferite profonde. Se avete una ferita e non sono sicuro se si dovrebbe usare Hibiclens su di esso, chiedere al medico o infermiere.
- Non utilizzare Hibiclens se siete allergici alla clorexidina.
- Se la pelle si irrita o si ha una reazione allergica quando si utilizza Hibiclens, smettere di usarlo e chiamare il medico.