Introduktion
Antalet äldre patienter med avancerad kronisk njursjukdom (ACKD), uppskattad glomerulär filtrationshastighet (eGFR) under 30 ml/min/1,73m2, stadie 4 och 5 enligt DOQI-klassificeringarna,1 har ökat dramatiskt.2 I vissa serier har antalet fördubblats under de senaste 25 åren.3 I vårt område utgjorde patienter över 70 år enligt 2013 års uppgifter från SICATA (Kidney Transplant Coordination Data System of Andalusia), en databas över njurpatienter som behandlades med dialys och transplantation i Andalusien, 38 % av de incidentella patienterna och 41,4 % av de prevalenta patienterna i dialysprogrammen.4 Bland ACKD-konsultationerna på vårt sjukhus 2013 utgjorde vuxna 70 år eller äldre 58 % av de incidentella patienterna och upp till 66 % av de prevalenta patienterna. Längre förväntad livslängd och medicinska framsteg har bidragit till den ökade tidsperioden för utveckling av renal ateroskleros och diabetes mellitus (DM). Under de senaste åren har dessa patienter avlidit innan de nått ett avancerat stadium av CKD.5 Det är för närvarande oklart om njurersättningsterapi (RRT) i denna patientgrupp är det bästa alternativet jämfört med konservativ behandling, eftersom en stor andel av dem uppvisar en ökad bräcklighet, med höga index för beroende och högre komorbiditet, inklusive DM, ateroskleros på flera ställen, hjärtsjukdom, med eller utan hjärtsvikt, svår vaskulär tillgång osv. Därför kanske RRT inte förbättrar deras överlevnad11-13 och än mindre deras livskvalitet. I detta avseende bör man ta hänsyn till hur en specifik patient påverkas av livsstilsförändringen från själva dialystekniken (byten vid peritonealdialys, resor till dialyscentra, följa scheman, beroende av andra vårdare eller familjemedlemmar osv.) och dess komplikationer (nedsatt funktion efter sessioner, hög sjukhusfrekvens, användning av venkatetrar och deras komplikationer etc.).14,15
För närvarande finns det ett växande intresse för att utvärdera möjligheten till en mer konservativ behandling för äldre ACKD-patienter.7 Det måste preciseras att konservativ behandling i denna patientgrupp inte bör innebära ”avsaknad av behandling” eller mindre specialiserad medicinsk vård.8-10 Konservativ behandling innebär patientvård på ACKD-kliniker med ett multidisciplinärt tillvägagångssätt för att ge bästa möjliga livskvalitet till patienter med njursjukdom i slutskedet som inte är berättigade till dialysbehandling.
Våra mål i denna studie var att upptäcka den långsiktiga utvecklingen av äldre ACKD-patienter med incidens (stadier 4 och 5) på våra öppenvårdskliniker och retrospektivt jämföra överlevnaden i gruppen CKD-patienter i stadie 5 som genomgick dialys med de som följde en konservativ behandling.
Metoder
Retrospektiv observationsstudie med alla patienter 70 år eller äldre som började följas upp på ACKD-kliniken vid nefrologiavdelningen vid Hospital Universitario Virgen del Rocío i Sevilla (sjukhusområdet omfattar 1 400 000 invånare) från den 1 januari 2007 till den 31 december 2008 och vars framsteg observerades under en femårsperiod; observationsperiodens slut var den 31 december 2013. Databasen från vårt eget kontor användes för att identifiera patienter och samla in uppföljningsinformation. DAE-systemet (elektronisk dataplattform) som används av det offentliga hälsovårdssystemet i Andalusien användes också för att stödja de elektroniska medicinska registren tillsammans med SICATA-registret.
Njurfunktionen vid det första besöket på ACKD-kliniken beräknades som uppskattad GFR vid baslinjen med hjälp av MDRD-4-ekvationen. Njurfunktionen beräknades också när patienterna gick in i stadium 5 (eGFR
15 ml/min/1,73m2), i det fall patienten nådde detta stadium under uppföljningsperioden. Följande uppgifter hämtades från deras medicinska journaler: orsak till njursjukdom, vaskulär access i de fall patienterna påbörjade hemodialys, historia av DM, ischemisk hjärtsjukdom (uppfattat som en ischemisk episod), beräkning av Charlson-komorbiditetsindex, uppföljningsperiod på kliniken innan de lämnade och orsaken till att de lämnade kliniken (dödsfall, dialys eller att observationsperioden upphörde den 31 december 2013). För patienter som avled registrerades datum och orsak när det inträffade på vårt sjukhus eller i hemmet efter en tidigare känd sjukdomsprocess. Vi kunde inte fastställa dödsorsaken om patienten dog på ett annat sjukhus.
En deskriptiv analys utfördes på de olika kvantitativa variablerna med hjälp av medianen och 25:e och 75:e percentilerna, eftersom de inte uppvisade någon normalfördelning; kvalitativa variabler uttrycktes som antal och procentandelar. Mann-Whitney U-testet och chi-kvadrat-testet användes för att analysera skillnaden mellan patienter med
ml/min/1,73m2 som fick dialys och de som inte fick dialys, och mellan de patienter som avled och de som levde i slutet av uppföljningen. Analysen utfördes både på hela gruppen (314 patienter) och på patienter i stadium 5 (162 patienter). Kaplan-Meier- och log-rank-metoden användes för att uppskatta och jämföra överlevnaden i båda grupperna. Cox proportional hazard-regression användes för att undersöka dialysens och andra oberoende variablers inverkan på överlevnaden. Först analyserades korrelationen mellan varje variabel (ålder, eGFR, anamnes på DM, anamnes på ischemisk hjärtsjukdom, Charlson-index och dialysbehandling) och överlevnad (beroende variabel) oberoende av varandra i en bivariat regressionsanalys. Därefter inkluderades de variabler som var signifikanta och de som ansågs ha specifik klinisk betydelse i Cox-regressionsanalysen. Det statistiska paketet IBM SPSS-19 användes. resultat
Inledningsvis studerades 348 patienter som var 70 år eller äldre och som sågs för första gången på ACKD-kontoret successivt under den angivna uppföljningsperioden. Under uppföljningen återfick 16 patienter njurfunktionen och gick/återvände till den allmänna nefrologiska kliniken. På samma sätt förlorades 18 patienter i uppföljningen. Dessa 348 patienter utgjorde 61 % av alla 571 patienter i alla åldrar som sågs för första gången under inklusionsperioden. Det slutliga urvalet bestod av 314 patienter. Av dessa började 242 sin uppföljning i stadium 4 av CKD och 90 (37 %) gick vidare till stadium 5. Vid det första besöket (för 72 patienter) eller under uppföljningen (för de 90 patienter som nämns ovan) nådde 162 patienter stadium 5 (eGFR
15 ml/min/1,73m2). Fig. 1 visar denna information schematiskt.
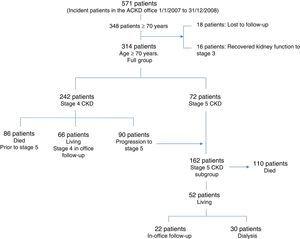
Flödesdiagram och utveckling av patienterna sedan de inkluderades i studien.
Ingen av patienterna kasserades, trots att deras eGFR i vissa fall var högre än 30 ml/min/1,73m2 eftersom det fanns en liten tillfällig förbättring. I de fall där denna förbättring varade skickades de tillbaka till den allmänna nefrologiska kliniken. Demografiska uppgifter och andra egenskaper för både hela gruppen (314 patienter) och undergruppen av patienter med CKD i stadium 5 (162) visas i tabell 1. Tabell 2 visar överlevnaden i de två grupperna per uppföljningsår och den totala överlevnaden från det första besöket (baslinjen) till slutet av uppföljningsperioden eller dödsfall. När det gäller de 90 patienter som började med ett eGFR i stadium 4 och som progredierade till stadium 5, beaktades överlevnaden sedan den tidpunkt då eGFR var under 15cc/m/1,73m2.
Demografiska data.
| Full group (n=314) | CKD 5 subgroup (n=162) | |
|---|---|---|
| Age in years, n (range) | 77 (74–81) | 77 (74–81) |
| Male, n (%) | 143 (46) | 89 (55) |
| Diabetes mellitus, n (%) | 157 (50) | 81 (50) |
| Charlson index, n (range) | 8 (7–9) | 7 (6–9) |
| Ischaemic heart disease, n (%) | 159 (51) | 78 (48) |
| Baseline eGFR (ml/min/1.73m2), n (range) | 20 (16–26) | 14 (12–14) |
| In-office follow-up (months), n (range) | 41 (13–64) | 15 (6–35) |
| Deaths, n (%) | 196 (64) | 110 (68) |
| Survival (months), median (25–75th percentile) | 56 (25–67) | 53 (29–67) |
Survival by year of follow-up and total.
| Full group (n=314) | CKD 5 subgroup (n=162) | |
|---|---|---|
| 1 year | 261 | 121 |
| 2 years | 235 | 97 |
| 3 years | 231 | 75 |
| 4 years | 169 | 52 |
| 5 years | 131 | 33 |
| Survival since baseline, months, median (25–75th percentile) | 56 (25–67) | 53 (29–67) |
| Survival since stage 5, months, median (25–75th percentile) | 33 (12–57) |
In the group of 69 patients who underwent dialysis (87% haemodialysis, 13% peritoneal dialysis), 35 patients (51%) had a vascular access, 18 patients (26%, in 10 cases vascular access was requested) started with a transitory venous catheter, type of access was unknown in 7 patients (10%), and 9 patients had a peritoneal catheter (13%). The median time in dialysis was 27 months (9–51) for the entire group of ≥70 y.o., 30 months (14–46) for the 46 patients ≥75 y.o., and 14 months (2–39) for the 15 patients ≥80 y.o. For the subgroup of 54 patients 70–80 y.o., the median time in dialysis was 30 months (10–52). None of the patients received a transplant.
Comparison of deaths vs. surviving patients (full group and stage 5 subgroup)
The difference between patients who died and alive was analysed; Table 3 displays the results in both the full group and in the subgroup with stage 5 CKD. The most frequent causes of death in the full group (196 deaths) were: cardiovascular disease in 137 patients (70%) and cancer in 24 patients (12%). Data regarding the cause of death was not available in 15 patients (8%).
Death vs. no death.
| Full group | Grade 5 CKD subgroup | |||||
|---|---|---|---|---|---|---|
| No death n=118 | Death n=196 | p | No death n=52 | Death n=110 | p | |
| Age in years, median (25–75th percentile) | 77 (73–79) | 77 (74–82) | 0.01 | 77 (73–80) | 77 (75–81) | 0.1 |
| Sex (M), n (%) | 69 (58) | 102 (52) | 0.1 | 29 (56) | 60 (55) | 0.5 |
| Diabetes mellitus, n (%) | 51 (43) | 106 (54) | 0.04 | 22 (42) | 59 (54) | 0.1 |
| Charlson index, median (25–75th percentile) | 8 (7–9) | 8 (7–9) | 0.9 | 7 (6–9) | 8 (6–9) | 0.2 |
| Ischaemic heart disease, n (%) | 52 (44) | 107 (55) | 0.03 | 23 (44) | 55 (50) | 0.3 |
| eGFR (ml/min/1.73m2), median (25–75th percentile) | 21.2 (16.8–26.5) | 19.7 (14.1–5.8) | 0.05 | 16.6 (14.3–20.8) | 15.1 (12.5–21.5) | 0.1 |
| Stage 5 eGFR (ml/min/1.73m2), median (25–75th percentile) | 13 (12.2–14.5) | 13.5 (12–14.3) | 0.3 | |||
| In-office follow-up (months), median (25–75th percentile) | 66 (60–74) | 25 (7–46) | 61 (35–70) | 25 (7–46) | ||
| In-office follow-up since stage 5 (months), median (25–75th percentile) | 30 (11–63) | 11 (3–24) | ||||
| Survival since baseline (months), median (25–75th percentile) | 69 (64–77) | 36 (12–50) | 70 (65–77) | 39 (15–56) | ||
| Survival since stage 5 (months), median (25–75th percentile) | 58 (39–71) | 21 (8–41) | ||||
| Dialysis, n (%) | 30 (25) | 39 (20) | 0.1 | 30 (58) | 39 (35) | 0.006 |
Comparison of dialysis vs. conservative treatment (subgroup of 162 stage 5 patients)
Table 4 shows the demographic data for the group comparing those who received dialysis and those who did not.
Dialysis vs. no dialysis stage 5 CKD subgroup (n=162).
| Dialysis n=69 | No dialysis n=93 | p | |
|---|---|---|---|
| Age, median (25–75th percentile) | 76 (73–79) | 78 (75–82) | 0.004 |
| Sex (M) | 35 (51%) | 54 (58%) | 0.2 |
| Diabetes mellitus | 34 (49%) | 47 (51%) | 0.5 |
| Charlson index, median (25–75th percentile) | 7 (6–8) | 8 (7–9) | |
| Ischaemic heart disease | 36 (52%) | 42 (45%) | 0.2 |
| In-office follow-up, months, median (25–75th percentile) | 10 (5–21) | 22 (5–42) | 0.008 |
| Survival, months | 65 (52–70) | 39 (14–60) | |
| Survival since stage 5, months, median (25–75th percentile) | 46 (27–62) | 21 (7–42) | |
| Stage 5 eGFR (ml/min/1.73m2), median (25–75th percentile) | 14 (11–14) | 14 (12–14) | 0.7 |
The Kaplan–Meier analysis confirmed that the survival was better in patients that were dialyzed: 69 vs. 93 patients in conservative treatment aged 70 or older (log-rank: 15.4; p
0.001). En ytterligare subanalys utfördes på 120 patienter som var 75 år eller äldre (median 77; 25-75:e percentil: 74-81 år) (46 vs. 74 patienter utan dialys), överlevnaden var högre hos patienter som fick dialys (log-rank: 8,9; p=0,003). På samma sätt analyserades gruppen med 55 patienter som var 80 år eller äldre (median 82; 25-75:e percentilen: 81-84 år, 15 jämfört med 40 utan dialys); i denna grupp uppvisade patienter som fick dialys ingen statistisk ökning av överlevnaden jämfört med konservativ behandling (log-rank: 1,6; p=0,2). Fig. 2 visar överlevnadskurvorna för de 3 patientgrupperna efter ålder.

Dialysbehandlingens effekt på överlevnad per åldersgrupp (CKD-patienter i stadium 5): dialys jämfört med ingen dialys.
Cox-regression (undergrupp av 162 patienter i stadium 5)
För att fastställa vilka variabler som påverkar överlevnaden i denna grupp över tiden genomfördes en Cox-regressionsanalys med överlevnadstid som beroende variabel. Bland de variabler som inledningsvis bedömdes oberoende med bivariat regression fann vi följande resultat: uppföljningstid på kontoret (HR: 0,95; p
0,001), baslinje eGFR (MDRD-4) (HR: 0,96; p=0,001), ålder (HR: 1,04; p=0,008), dialys (HR: 1,68; p=0,01). Det fanns ingen statistiskt signifikant korrelation med kön, komorbiditet mätt med Charlson-index, diabeteshistoria eller historia av ischemisk hjärtsjukdom.
De statistiskt signifikanta variablerna i den bivariata regressionen med överlevnad och de icke-signifikanta variablerna som har klinisk relevans (ischemisk hjärtsjukdom och DM) inkluderades för att fastställa vilken effekt var och en av dem har i Cox-regressionsmodellen: ålder, njurfunktion mätt med MDRD-4 eGFR, dialys och tid på mottagning. Historia av ischemisk hjärtsjukdom, historia av DM och ålder var inte statistiskt signifikanta i den multivariata analysen. De resulterande hazardkvoterna visar att i vår studie var dialys, uppföljningstid på kontoret och njurfunktion vid baslinjen de viktigaste variablerna för överlevnad i vår patientgrupp (tabell 5).
Cox-regression: variabler som påverkar överlevnaden över tiden.
| HR (95% CI) | p | |
|---|---|---|
| Age | 0.99 (0.95–1.04) | 0.8 |
| Diabetes mellitus | 1.06 (0.69–1.6) | 0.7 |
| Charlson index | 0.89 (0.79–1.03) | 0.1 |
| Ischaemic heart disease | 0.88 (0.59–1.32) | 0.5 |
| Baseline eGFR | 1.10 (1.06–1.14) | |
| Time in office | 0.93 (0.92–0.95) | |
| Treatment with dialysis | 0.05 (0.03–0.10) |
Influence of comorbidity on survival (full group and stage 5 subgroup)
An additional survival analysis was performed (Fig. 3) among the group of stage 5 patients with ischaemic heart disease (n=78) to determine whether dialysis still had a favourable effect on survival in this subgroup of patients. The results showed that dialysis did favour survival (36 dialysis vs. 42 without dialysis; log-rank 14.7; p
0.001). Similarly, the effect of dialysis in the group of patients with DM (n=81) was analysed, demonstrating that patients treated with dialysis had a better survival (34 vs. 47 patients without dialysis; log-rank 26; p0.001). Bland patienterna (n=80) med ett högt Charlson-index (över 7, gruppens median) var skillnaden i överlevnad med dialys också signifikant (log-rank 6,9; p=0,008).
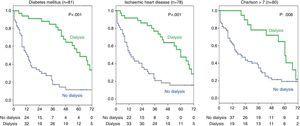
Patientundergrupper med ischemisk hjärtsjukdom, diabetes mellitus eller högt Charlson komorbiditetsindex. Effekten av dialysbehandling på överlevnad.
Effekten av anamnesen DM eller ischemisk hjärtsjukdom och ett högt Charlson-index hos CKD-patienter i stadium 5 analyserades också och inga signifikanta skillnader hittades (fig. 4). I hela gruppen (314 patienter) visade denna analys att ischemisk hjärtsjukdom faktiskt påverkade överlevnaden (vilket framgår av Chi-kvadrat-testet, tabell 2) log-rank 4,2; p=0,04. As for DM, the difference is close to statistical significance (log-rank 3.3; p=0.06), and there were no differences in survival for a Charlson index over 8 (group median) (Fig. 5).
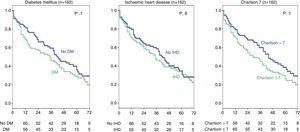
Influence of history of ischaemic heart disease, diabetes mellitus, and Charlson index on survival. Stage 5 chronic kidney disease subgroup (162 patients).
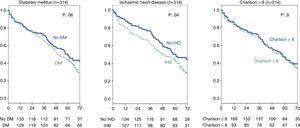
Influence of history of ischaemic heart disease, diabetes mellitus, and Charlson index on survival. Full group (314 patients).
Discussion
The results from our study in patients with advance age (≥70 years) with stage 5 CKD show that survival was higher in those treated with dialysis than in a conservative treatment; however this advantage is lost in patients ≥80 years. In addition to dialysis, survival in stage 5 patients was improved inpatients with a long time of follow up in the outpatient clinic and was not changed in relation to a higher comorbidity as measured by the Charlson index and a history of DM or ischaemic heart disease. Om man ser till alla patienter (314 patienter, stadier 4 och 5) var överlevnaden lägre hos patienter med en historia av DM och ischemisk hjärtsjukdom.
Av etiska och tekniska skäl är det inte möjligt att göra randomiserade studier på detta område; flera studier, alla observationsstudier, som mestadels utförts i Storbritannien, har observerat det kliniska utfallet hos äldre patienter som ingår i dialysprogram, och i ett fåtal rapporter har man jämfört det kliniska utfallet hos äldre som får dialys jämfört med konservativ behandling. I allmänhet har det visat sig att patienterna har bättre överlevnad vid dialys, även om denna fördel går förlorad hos patienter med anamnes på ischemisk hjärtsjukdom.11 Komorbiditet mätt med Charlson-index16 eller hos patienter med flera riskfaktorer för dödlighet sex månader efter det att dialysen påbörjats.17 På samma sätt kan det hända att den längre överlevnaden inte är signifikant om man drar bort sjukhusdagar eller de dagar som är avsedda för dialystillfällen, vilket framgår av Da Silva-Ganes arbete.16 Skillnaden på 404 dagar i överlevnad hos patienter som behandlas med dialys går till viss del förlorad om man drar bort de 326 dagar som är avsedda för hemodialystillfällen. Fallet med peritonealdialys har en annan tolkning, eftersom patienterna inte behöver resa.
Resultaten från den här studien är mycket lika de som tidigare publicerats. I studien av Hussain18 , med en patientgrupp som är mycket lik vår, där överlevnaden hos patienter över 70 år med ett eGFR på 15 ml/min/1,73m2 jämfördes med patienter som behandlades konservativt jämfört med de som behandlades med dialys, förbättrades den totala överlevnaden, även om den liksom i vår studie förlorades hos de patienter som var äldre än 80 år och hos patienter med högre komorbiditet, mätt med bl.a. Charlson-indexet. I studien av Murtagh11 , liksom i vår, observerades också att överlevnaden var längre hos patienter som behandlades med dialys, särskilt hos patienter som hänvisades tidigt till ACKD-polikliniker med ett högre eGFR. Det är oklart om denna fördel i överlevnad kommer från själva dialysen eller från korrekt screening och vård av patienterna vid dessa besök. Denna fördel förlorades dock avsevärt i de fall som uppvisade högre komorbiditetsindex, särskilt vid förekomst av ischemisk hjärtsjukdom. I vår studie fann vi däremot inga skillnader i fråga om komorbiditet i gruppen med CKD i stadium 5 (vi observerade en skillnad i vår fullständiga grupp på 314 patienter i stadierna 4 och 5), och hos patienter med DM och ischemisk hjärtsjukdom fanns den positiva effekten av dialys på överlevnaden fortfarande kvar. En förklaring kan vara det lägre antalet patienter, vilket minskar den statistiska styrkan; dessutom har många patienter både DM och ischemisk hjärtsjukdom. Patienturvalet är alltså homogent. Det fanns heller ingen skillnad i prevalensen av DM och ischemisk hjärtsjukdom bland dem som fick dialys och dem som inte fick dialys, men det fanns en skillnad i fråga om att vara yngre och i Charlson-index för de patienter som behandlades med dialys, vilket innebär att patienterna screenades och att de som var yngre och hade en lägre komorbiditet inkluderades i dialys vilket gynnade överlevnaden utöver behandlingen. Detta är i linje med tidigare studier som varnar för vikten av att personalisera behandlingen (dialys vs. konservativ) hos varje äldre patient utifrån deras komorbiditet.6-10,14-16
I vår studie har patienter (hela gruppen med CKD i stadierna 4 och 5 samt i gruppen med CKD i stadie 5) som besökt våra öppenvårdsmottagningar under en längre tidsperiod en bättre överlevnad, både i den individuella analysen och efter justering för de olika variablerna i den multivariata analysen. Våra resultat liknar andra tidigare publicerade resultat, t.ex. artikeln av De Nicola,19 där patienter som besöktes för ACKD följdes under ett år. De drog slutsatsen att patienter som ses under en längre tid hade en lägre risk för dödlighet. Tidigare uppföljning vid ACKD-kontor är en viktig faktor för att förbereda dessa patienter för att välja dialysmodalitet i enlighet med varje patients situation, vilket kan påverka prognosen på kort och medellång sikt vid RRT20.-22 En kort period av besök på kontoret korrelerade med allvarliga icke-CKD-relaterade komorbida processer som orsakade den tidiga döden, utan samband med uppföljning på kontoret.
En annan anmärkningsvärd punkt är den långsamma försämringen av njurfunktionen hos våra patienter trots en betydande försämring vid baslinjen, med ett median eGFR nära 20 ml/min/1,73m2 (efter 5 års uppföljning: 27 % nådde inte stadium 5; 35 % avled före utveckling till stadium 5; 37 % utvecklades till stadium 5). Denna utveckling har tidigare beskrivits och kan delvis eller i många fall motiveras av avsaknaden av albuminuri, som är vanligare hos patienter med samtidig låg filtrationshastighet och albuminuri.23,24 I vilket fall som helst gör nuvarande kunskap det inte möjligt att identifiera patienter med ACKD som kommer att utvecklas och de som inte kommer att utvecklas. I vår studie var risken för att dö liknande den för att progrediera till stadium 5 hos de patienter som inledde uppföljningen i stadium 4. I andra studier var risken att dö högre än att gå vidare till CKD i slutstadiet.25,26 Det är möjligt att om vi hade beaktat ett lägre eGFR i vår studie, t.ex. 8-10 ml/min/1,73m2 i stället för 15 ml/min/1,73m2, skulle sannolikheten att dö ha varit klart högre än sannolikheten att gå vidare och överväga behandling med dialys.
Begränsningarna i den här studien inkluderar att det inte fanns tillgång till ytterligare data som potentiellt skulle kunna påverka dödligheten eller överlevnaden, t.ex. familjestöd, autonomi, data om livskvalitet efter att ha påbörjat RRT eller konservativ behandling. Det knappa antalet patienter i de äldre undergrupperna som behandlades med dialys måste också påpekas. Den här studien utfördes på ett enda center, och resultaten kanske inte helt och hållet kan tillämpas på andra patientgrupper. I vår studie saknas information om patienter som inte fick dialys, oavsett om de hade avbrutit behandlingen, vägrade den eller hade en medicinsk kontraindikation. Resultaten, som visar högre åldrar och Charlson-index hos patienter som fick dialys, gör det sistnämnda alternativet mer troligt, eftersom patienterna tydligt screenades.
Studien genomfördes på ett enda center, så den har fördelen av att vara en homogen patientpopulation och att den behandling som tillämpades var enhetlig hos alla patienter enligt våra nuvarande riktlinjer för hantering av CKD-patienter. Inklusionsperioden var kort och detta gynnade en liknande behandling för alla patienter med liknande kriterier och samma tillgängliga läkemedel. Det är också viktigt att uppföljningstiden var lång, mer än 5 år.
Patienterna i andra studier jämfördes utifrån intentionen att behandla eller det initiala beslutet om antingen RRT eller konservativ behandling. Vår studie jämför utfallet av den behandling som patienten följer, vilket speglar verkligheten och ökar användbarheten av våra data som kan användas som ett verktyg för rådgivning av patienter. Patienterna frågar efter specifika resultat, så att de kan besluta om behandlingsmetod: Dialys eller konservativ behandling. Behandling med dialys innebär i många fall att livskvaliteten försämras, och enligt vår studie förlängde den i vissa fall inte ens överlevnaden jämfört med dem som följde en konservativ behandling. Innovativa strategier som hemvård för äldre ACKD-patienter som accepterar eller väljer konservativ behandling av njursvikt i dess mest avancerade fas kan förbättra livskvaliteten för patienterna och deras familjer, vilket har gjorts på vissa sjukhus i vårt land.27
Slutsatsen är att vi i vår grupp äldre patienter (≥70 år) har observerat att dialysbehandling förbättrar överlevnaden hos screenade patienter, med lägre åldrar och komorbiditetsindex. Detta resultat gynnades av förlängda uppföljningsperioder i ACKD-kontoret.
Intressekonflikter
Författarna förklarar att de inte har några intressekonflikter.