Svårt kontrollerade diabetespatienter löper risk att drabbas av många orala komplikationer såsom parodontal sjukdom, spottkörteldysfunktion, infektion, neuropati och dålig läkning.
Diabetes mellitus (diabetes) är en vanlig kronisk sjukdom med onormal kolhydrat-, fett- och proteinmetabolism som drabbar uppskattningsvis 20 miljoner människor i USA, varav ungefär en tredjedel är odiagnostiserade. Det finns två huvudformer, typ 1 och typ 2. Båda kännetecknas av olämpligt höga blodsockernivåer (hyperglykemi). Vid typ-1-diabetes kan patienten inte producera hormonet insulin, medan patienten vid typ-2-diabetes producerar insulin, men det används inte på rätt sätt. Uppskattningsvis 90 procent av diabetespatienterna lider av typ 2-sjukdom. Orsakerna till diabetes är många och både genetiska och miljömässiga faktorer bidrar till utvecklingen. Den genetiska predispositionen för typ 2-diabetes är mycket stark och många miljöfaktorer som kost, brist på motion och övervikt är kända för att också öka risken för diabetes. Diabetes är en farlig sjukdom som påverkar hela kroppen och diabetespatienter löper ökad risk för hjärtsjukdomar, högt blodtryck, stroke, njursvikt, blindhet, neuropati och infektioner jämfört med icke-diabetespatienter. Diabetespatienter har också försämrad läkning jämfört med friska personer. Detta beror delvis på att vissa vita blodkroppar som bekämpar infektioner fungerar dåligt.
Det vanligaste testet som används för att diagnostisera diabetes är fasteblodsocker. Detta test mäter glukosnivåerna vid en viss tidpunkt (normalt är 80-110 mg/dl). Vid behandling av diabetes är målet att normalisera blodglukosnivåerna. Det är allmänt accepterat att man genom att upprätthålla normaliserade blodglukosnivåer kan fördröja eller till och med förebygga vissa av de komplikationer som är förknippade med diabetes. Åtgärder för att hantera diabetes omfattar beteendemodifiering (rätt kost, motion) och läkemedelsbehandlingar (orala hypoglykemikalier, insulinersättning). Vid valet av den terapi som förskrivs tas hänsyn till sjukdomens typ och svårighetsgrad och patientens följsamhet. Läkaren kan begära att patienten för en loggbok över sina dagliga blodsockermätningar för att bättre kunna bedöma terapins framgång. Ett annat vanligt test är hemoglobin A1c (HbA1c), som är en surrogatmarkör som används för att bedöma blodglukosnivåerna under en längre period (2-3 månader). Detta test ger läkaren en bra bild av patientens glukosnivåer över tid.
Orala förändringar i samband med diabetes mellitus
Svårt kontrollerade diabetespatienter löper risk att drabbas av många orala komplikationer, till exempel parodontal sjukdom, spottkörteldysfunktion, infektion, neuropati och dålig läkning. Ingen av dessa komplikationer är unik för diabetes. Deras förekomst kan dock fungera som en tidig ledtråd om eventuell förekomst av diabetes, vilket får din tandläkare att utföra eller begära ytterligare tester.
Periodontal sjukdom. Parodontal sjukdom är ett vanligt förekommande tandproblem för patienter med diabetes. Den liknar den parodontala sjukdom som förekommer hos icke-diabetiska patienter. Som en följd av den försämrade immuniteten och läkningen i samband med diabetes kan den dock vara allvarligare och fortskrida snabbare (se höger). Potentialen för dessa förändringar pekar på behovet av regelbunden professionell utvärdering och behandling. 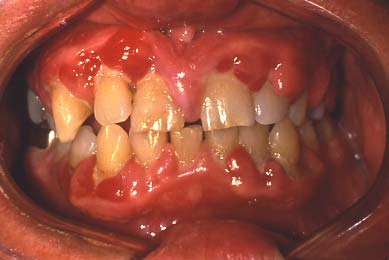
Salivkörteldysfunktion. Flera förändringar i spottkörtlarna kan förekomma i samband med diabetes. Det vanligast observerade problemet är muntorrhet (se PATIENTINFORMATIONSBLAD – muntorrhet), men andra fynd kan inkludera körtelförstoring och en ökad risk för att utveckla spottkörtelns stenar och infektioner i körteln.
Infektioner. Dåligt kontrollerad diabetes kan leda till en mängd olika vävnadsinfektioner. Den vanligaste är en jästinfektion (Candida) och förekomsten av muntorrhet ökar risken ytterligare (se PATIENTINFORMATIONSBLAD – Orala jästinfektioner). Typiskt sett verkar de drabbade områdena rödare än den omgivande vävnaden och vanliga drabbade platser är tungan, gommen, kinderna, tandköttet eller hörnen av munnen (se höger). Det finns motstridiga uppgifter om risken för karies hos diabetespatienter, men de som har muntorrhet löper klart ökad risk att utveckla karies. 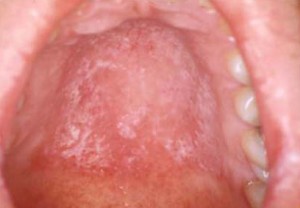
Särskilda överväganden för diabetespatienter i behov av tandvård
Du bör träffa din tandläkare regelbundet. Diabetespatienter med god medicinsk kontroll är i allmänhet berättigade och kan tolerera alla typer av tandvård. En av de vanligaste komplikationerna som din tandläkare vill undvika att behöva hantera är hypoglykemi (lågt blodsocker) (se ruta).
Du bör alltid:
- Äta din normala måltid före ditt besök.
- Inta alla dina mediciner enligt schemat.
- Har du med dig din blodsockermätare till tandläkarbesöket.
- Följ alla postoperativa instruktioner som din tandläkare ger dig och ta eventuella recept enligt anvisningarna.
- Informera din tandläkare och boka om din tid om du inte mår bra, och kontrollera med din läkare vid behov.
När du träffar din tandläkare ska du alltid informera honom eller henne om eventuella förändringar när det gäller dina mediciner eller sjukdomsrelaterade komplikationer.
Du bör förvänta dig att din tandläkare frågar om hur du övervakar ditt blodsocker och din nuvarande status (t.ex. senaste HbA1c, läkemedelsprofil). För de flesta rutinmässiga tandvårdsförfaranden (t.ex. undersökningar, enkla fyllningar, rutinrengöringar) krävs inga särskilda förändringar i tillhandahållandet av tandvård. Mer komplicerade ingrepp, t.ex. omfattande kirurgi eller behandling av allvarlig infektion, kan dock störa din normala diabeteshantering. I sådana fall kommer din tandläkare att samarbeta med din läkare för att se till att den lämpligaste vårdmetoden används. Om du till exempel behöver ett kirurgiskt ingrepp som tillfälligt kommer att störa din förmåga att äta kan särskilda anpassningar av din näring och läkemedelsdosering ordineras. Slutligen, om du märker några ovanliga förändringar i munnen (t.ex. svullnad, smärta, röda områden) bör du uppsöka din tandläkare så snart som möjligt. Dessa förändringar kan tyda på en infektion som kan äventyra din normala blodsockerkontroll och leda till att din förmåga att bekämpa infektioner försämras. Som ett resultat kan din infektion bli svårare att behandla.
Hypoglykemi. Hypoglykemi eller ”insulinchock” är ett vanligt problem vid DM-hantering. Den utvecklas vanligtvis när en diabetespatient tar sin normala insulindos utan att äta normalt. Som ett resultat av detta kan det administrerade insulinet driva blodsockret till potentiellt farligt låga nivåer. Initialt kan patienten uppleva svettning, nervositet, hunger och svaghet. Om den hypoglykemiska patienten inte omedelbart får socker (socker, cola, tårtglasyr) kan han eller hon förlora medvetandet och till och med falla i koma. Frågor och svar om diabetes och munnen F: Om jag har diabetes, kommer jag att få de komplikationer i munnen som nämndes? S: Det beror på. Det finns ett dubbelriktat förhållande mellan din munhälsa och hur väl ditt blodsocker kontrolleras (glykemisk kontroll). Dålig kontroll av ditt blodsocker ökar din risk att utveckla de många komplikationer som är förknippade med diabetes, inklusive komplikationer i munnen. Omvänt stör dålig munhälsa en korrekt glukosstabilisering. Ny forskning har faktiskt visat att diabetespatienter som förbättrar sin munhälsa upplever en blygsam förbättring av sina blodsockernivåer. I huvudsak kan man säga att ”friska munnar innebär friska kroppar”. F: Vilka komplikationer av diabetesbehandlingen kan påverka min munhälsa? S: En av de mest oroväckande akuta komplikationerna i samband med diabetesbehandling är den tidigare beskrivna hypoglykemin eller insulinchocken. Dessutom kan många av de läkemedel som förskrivs för att behandla diabetes och dess komplikationer, t.ex. högt blodtryck och hjärtsjukdomar, ge negativa biverkningar som påverkar munnen. Vanliga biverkningar är muntorrhet, smakfel och sår i munnen. F: Jag har typ 2-diabetes. Är mina tandproblem annorlunda än de som personer med typ 1-diabetes har? S: Nej, alla patienter med diabetes löper en ökad risk för utveckling av tandsjukdomar. Det som är annorlunda är att typ-2-sjukdomen tenderar att utvecklas långsammare än typ-1-sjukdomen. Därför diagnostiseras de flesta patienter med typ 2-diabetes senare i livet, en tid då de sannolikt redan har befintliga tandproblem. Kom ihåg att det inte finns någon tandläkessjukdom som är unik för diabetes. Okontrollerad eller dåligt kontrollerad diabetes äventyrar helt enkelt kroppens förmåga att kontrollera den befintliga sjukdomen.
Q: Hur är det med diabetes och graviditet?
A: Det finns två scenarier att ta hänsyn till här, gravida patienter som har diabetes och gravida patienter som har graviditetsdiabetes. Gestationsdiabetes beskriver hyperglykemi som upptäcks under graviditeten. Denna hyperglykemi korrigerar ofta sig själv efter graviditeten, men kvinnor som drabbas av graviditetsdiabetes löper större risk att utveckla typ 2-diabetes senare i livet jämfört med kvinnor som inte drabbas av någon hyperglykemi under graviditeten. Oavsett vilken typ av diabetes en gravid patient har kommer hennes läkare att noga övervaka hennes sjukdom och dess svar på behandlingen. Korrekt glukoskontroll är viktigt inte bara för moderns hälsa utan även för hennes växande barn.
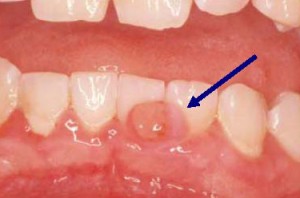
Från ett tandvårdsperspektiv leder graviditeten till hormonella förändringar som ökar moderns risk för att utveckla gingivit och gingivala lesioner som kallas graviditetstumörer (se höger). Föga förvånande ökar dålig glykemisk kontroll ytterligare denna risk. Därför är det absolut nödvändigt att du om du blir gravid omedelbart uppsöker din tandläkare. Han eller hon kommer att samarbeta med dig för att se till att din tandvårdsregim för egenvård är maximerad för att förebygga eller kontrollera din tandsjukdom. Ytterligare resurser om diabetes och munhälsa National Institute of Dental and Craniofacial Research www.nidcr.nih.gov American Diabetes Association www.diabetes.org American Dental Association www.dental.org American Academy of Periodontology www.perio.org The Diabetes Monitor www.diabetesmonitor.com David Mendosa www.mendosa.com Diatribe www.diatribe.us Informationen i denna monografi är endast avsedd för utbildningsändamål. Denna information ersätter inte professionell medicinsk rådgivning, diagnos eller behandling. Om du har eller misstänker att du har ett hälsoproblem, kontakta din professionella vårdgivare. Att förlita sig på den information som ges i denna monografi sker uteslutande på egen risk.
Additional Resources on Diabetes and Oral Health
- National Institute of Dental and Craniofacial Research
- American Diabetes Association
- American Dental Association
- American Academy of Periodontology
- The Diabetes Monitor
- David Mendosa
- Diatribe
Prepared by F Varon, R Geist and the AAOM Web Writing Group
Updated 31 December 2007
Japanese Translation – 日本語訳
The information contained in this monograph is for educational purposes only. This information is not a substitute for professional medical advice, diagnosis, or treatment. If you have or suspect you may have a health concern, consult your professional health care provider. Reliance on any information provided in this monograph is solely at your own risk.